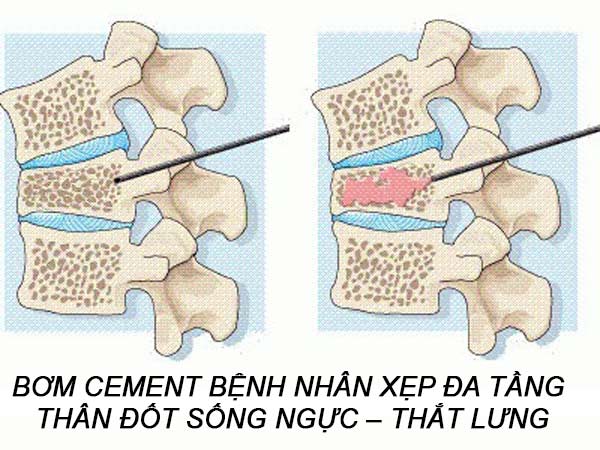
Hoàng Gia Du, Lê Đăng Tân, Nguyễn Văn Trung,
Vũ Xuân Phước, Nguyễn Đức Hoàng
Khoa Chấn thương chỉnh hình và Cột sống – Bệnh viện Bạch Mai.
TÓM TẮT
Đặt vấn đề: Tạo hình thân đốt sống là một kỹ thuật ít xâm lấn để điều trị một số bệnh lý của thân đốt sống. Số đốt sống tối đa được bơm trong một lần mổ vẫn đang còn bàn cãi. Nghiên cứu này được thực hiện để đánh giá hiệu quả và tính anh toàn của bơm cement đa tầng thân đốt sống (nhiều hơn 2 đốt sống) trong điều trị xẹp đốt sống do loãng xương. Đối tượng và phương pháp nghiên cứu: Nghiên cứu can thiệp lâm sàng trên một nhóm bệnh nhân, so sánh trước và sau phẫu thuật được thực hiện trên 19 bệnh nhân được chẩn đoán xẹp đốt sống do loãng xương đã được phẫu thuật để bơm cement đa tầng thân đốt sống. Đánh giá mức độ đau bằng thang điểm VAS và đánh giá rò cement bằng phim xquang thường quy, thời gian theo dõi trung bình là 227 ngày. Kết quả: Nhóm nghiên cứu gồm 17 bệnh nhân nữ, hai bệnh nhân nam trong độ tuổi từ 23 đến 86 tuổi, tuổi trung bình là 66.2 tuổi. Chúng tôi đã bơm cement vào 75 đốt sống trên 19 bệnh nhân (bơm 3 đốt ở 8 bệnh nhân, 4 đốt ở 5 bệnh nhân, 5 đốt ở 5 bệnh nhân, 6 đốt ở 1 bệnh nhân). Cement rò ra ngoài không có triệu chứng ở 11 bệnh nhân (57.9%). Sự giảm đau có ý nghĩa ngay sau phẫu thuật ở 18 bệnh nhân (94.7%). Kết luận: bơm cement đa tầng thân đốt sống trong điều trị xẹp đốt sống do loãng xương là một kỹ thuật an toàn, giảm đau tốt và cải thiện tình trạng bệnh của bệnh nhân mà không gây các biến chứng đáng kể. Phương pháp này rất hiệu quả cho phép bệnh nhân quay trở lại vận động nhanh.
Từ khóa: bơm cement đa tầng thân đốt sống, xẹp đốt sống do loãng xương.
Multilevel Percutaneous Vertebroplasty in the Management
of Osteoporotic Fractures: Clinical Feature and Results
SUMMARY
Objective: Percutaneous vertebroplasty (PV) is a minimally invasive procedure designed to treat various spinal pathologies. The maximum number of levels to be injected at one setting is still debatable. This study was done to evaluate the usefulness and safety of multilevel PV (more than two vertebrae) in management of osteoporotic fractures. Materials and Methods: This prospective study was carried out on consecutive 19 patients with osteoporotic fractures who had been operated for multilevel PV. Visual analogue scale (VAS) was used for pain intensity measurement and plain X-ray films were used to evaluate the bone cement leakage. The mean follow-up period was 227 days. Results: There were 17 females and 2 males and their ages ranged from 23 to 86 with mean age of 66.2 years. We had injected 75 vertebrae in those 19 patients (three levels in 8 patients, four levels in 5 patients, five levels in 5 patients, and six levels in 1 patient). Asymptomatic bone cement leakage has occurred in 11 patients (57.9%) in the present study. Significant improvement of pain was recorded immediate postoperative in 18 patients (94.7%). Conclusion: Multilevel PV for the treatment of osteoporotic fractures is a safe and successful procedure that can significantly reduce pain and improve patient’s condition without a significant morbidity. It is considered a cost effective procedure allowing a rapid restoration of patient mobility.
Key Words: Multilevel Percutaneous vertebroplasty; Osteoporotic fractures.
ĐẶT VẤN ĐỀ
Tạo hình thân đốt sống bằng bơm cement sinh học qua cuống là một kỹ thuật ít xâm lấn, được thực hiện đầu tiên bởi Deramond và Galibert vào năm 1987 để điều trị u máu thân đốt sống. Sau đó kỹ thuật này được phổ biến rộng rãi khắp thế giới và được áp dụng trong điều trị các bệnh lý khác của cột sống như tổn thương di căn thân đốt sống hay xẹp đốt sống cấp tính do loãng xương. Cùng với sự già hóa dân số trên thế giới, xẹp đốt sống do loãng xương đang xảy ra ngày càng phổi biến [1]. Bơm cement sinh học và thân đốt sống giúp giảm đau hiệu quả ở những bệnh nhân xẹp đốt sống do loãng xương dựa vào cơ chế hóa học tại chỗ và nhiệt của polymethylmethacrylate (PMMA) lên đầu mút dây thần kinh của các mô xung quanh. Thêm vào đó cement trực tiếp làm vững đốt sống nhờ hàn gắn các đường vỡ và lấp đầy các vùng khuyết xương, điều này không thể có được khi điều trị bằng các thuốc thông thường [2], [3]. Những bệnh nhân loãng xương có thể bị xẹp ở một hoặc nhiều thân đốt sống, việc bơm cement ở 1 hoặc 2 tầng thân đốt sống đã được thực hiện rỗng rãi trên thế giới và đã chứng minh được tính ưu việt của nó qua rất nhiều nghiên cứu [4]. Việc bơm cement ở tối đa bao nhiêu tầng thân đốt sống trong một lần mổ vẫn còn bàn cãi, một số tác giả đề suất không nên bơm cement ở nhiều hơn 6 tầng thân đốt sống do có thể dẫn đến một số khó chịu trong mổ cho bệnh nhân khi phải nằm sấp lâu, tăng nguy cơ sảy ra một số biến chứng như tai biến của thuốc gây tê gây mê, cement trào ra ngoài, tắc mạch phổi …[5]. Chúng tôi đưa ra nghiên cứu này nhằm đánh giá tính an toàn và hiệu quả của bơm cement sinh học đa tầng thân đốt sống trên bệnh nhân xẹp đốt sống do loãng xương.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu
Nghiên cứu được thực hiện trên 19 bệnh nhân được chẩn đoán xác định xẹp phù nề nhiều hơn 2 đốt sống do loãng xương và được tạo hình thân đốt sống bằng bơm cement sinh học tại khoa Chấn thương chỉnh hình và Cột sống bệnh viện Bạch Mai từ tháng 1/2019 đến tháng 10/2019.
Tiêu chuẩn lựa chọn: bệnh nhân đau cột sống ngực – thắt lưng do xẹp đa tầng thân đốt sống loãng xương, không đáp ứng với điều trị nội khoa; đau cột sống ngực – thắt lưng và có hình ảnh phù nề tủy xương trên phim cộng hưởng từ (hình ảnh tăng tín hiệu trên thì T2 và STIR, giảm tín hiệu trên thì T1) kể cả không có giảm chiều cao thân đốt sống; không có dấu hiệu chèn ép thần kinh.
Tiêu chuẩn loại trừ: xẹp đốt sống do nguyên nhân ác tính; những bệnh nhân có rối loạn đông máu; đang có tình trạng nhiễm trùng tại chỗ hoặc toàn thân; phá hủy, giảm chiều cao tường sau của thân đốt sống, chống chỉ định tạo hình thân đốt sống bằng bơm cement sinh học, dị ứng với cement sinh học hoặc chất cản quang.
Phương pháp nghiên cứu: Nghiên cứu can thiệp lâm sàng trên một nhóm bệnh nhân, so sánh trước và sau phẫu thuật: tất cả bệnh nhân thỏa mãn tiêu chuẩn lựa chọn và loại trừ trong thời gian nghiên cứu.
Các biến nghiên cứu
Trước khi can thiệp phẫu thuật đánh giá các yếu tố: Tuổi (năm), giới, tiền sử bệnh, tiền sử chấn thương, tiền sử phát hiện loãng xương và điều trị, tiền sử sử dụng thuốc corticoid loại và thời gian; thời gian diễn biến bệnh; tình trạng đau tại chỗ, đau ảnh hưởng đến vận động (chỉ nằm, có thể ngồi được, có thể đứng được, có thể đi lại hạn chế), biến dạng cột sống, mức độ tác dụng của thuốc giảm đau, mức độ đau theo thang điểm VAS, số lượng đốt sống xẹp mới, vị trí đốt xẹp mới (vùng ngực, thắt lưng hay cả hai), số đốt sống xẹp cũ, T-score tổng đốt sống thắt lưng, Tscore cổ xương đùi.
Trong khi mổ đánh giá các yếu tố: phương pháp gây mê (tê tại chỗ hay mê nội khí quản), số đốt bơm, kỹ thuật bơm cement ( có bóng, không có bóng, phối hợp cả hai), thời gian mổ, xác định vị trí rò cement ra ngoài thân đốt sống (tràn qua bờ trước thân đốt sống, qua bờ sau thân đốt sống, vào lỗ liên hợp, vào đĩa đệm).
Sau khi mổ: tất cả các bệnh nhân đề được khám thần kinh, đánh giá cơ lực hai chân, đánh giá mức độ đau theo thang điểm VAS tại thời điểm ngay sau phẫu thuật, thời điểm ra viện, ghi nhận các biến chứng sau mổ (nhiễm trùng, viêm phổi, tắc mạch, nhiễm khuẩn tiết niệu…), mức độ sử dụng thuốc giảm đau sau bơm, số ngày nằm viện, chụp xquang thẳng và nghiêng sau mổ.
Tất cả các bệnh nhân được theo dõi và khám lại vào một thời điểm đánh giá mức độ đau theo thang điểm VAS, đánh giá sự giảm đau có ý nghĩa (được định nghĩa là khi điểm VAS giảm hơn 50%), đánh giá vận động và sinh hoạt hàng ngày (phải nằm, có thể ngồi được, có thể đứng và đi lại khi có hỗ trợ, có thể đi lại được bình thường với áo nẹp, có thể đi lại bình thường không cần áo nẹp). Trong quá trình theo dõi bệnh nhân sẽ được yêu cầu chụp cộng hưởng từ nếu có đau lưng tăng hoặc có dấu hiệu tổn thương thần kinh.
Phân tích số liệu trên phần mềm IBM SPSS 22.
KẾT QUẢ
Đặc điểm chung
Bảng 1: Một số đặc điểm về tuổi, giới, và mật độ xương
| Giá trị | % | Ghi chú | |
| Tuổi | N = 19 | ||
| <60 | 4 | 21.1 | |
| 60-70 | 7 | 36.8 | |
| 70-80 | 6 | 31.6 | |
| >80 | 2 | 10.5 | |
| Min-Max | 23-86 | ||
| TB ± SD | 66.2 ± 14.6 | ||
| Giới | |||
| Nam | 2 | 10.5 | |
| Nữ | 17 | 89.5 | |
| Tỷ lệ Nữ/Nam | 8.5 | ||
| Mật độ xương | |||
| Min-Max | -6.3 đến -2.0 | ||
| TB ± SD | -3.7 ± 1.3 | ||
Trong thời gian nghiên cứu chúng tôi đã tiến hành bơm cement đa tầng thân đốt sống trên 19 bệnh nhân, trong đấy chỉ có 2 bệnh nhân nam chiếm 10.5% còn lại là nữ, tỷ lệ nữ/nam là 8.5. Tuổi trung bình của nhóm nghiên cứu là 66.2 tuổi trong đấy chủ yếu là trên 60 tuổi chiếm 78.9%. Bệnh nhân nhỏ tuổi nhất 23 tuổi và lớn nhất là 86 tuổi. Số đốt sống được bơm nhiều nhất trên một bệnh nhân là 6 với 1 bệnh nhân. Mật độ xương trung bình là -3.7.
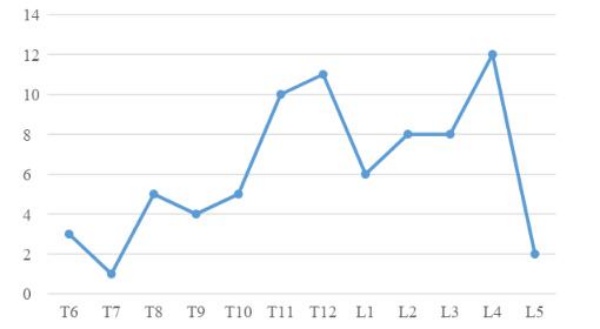
Tổng 75 đốt sống được bơm trong đó có 36 đốt ở cột sống ngực, 39 đốt ở cột sống thắt lưng. Đốt sống được bơm nhiều nhất là L4 với 12 bệnh nhân, tiếp theo là T12 với 11 bệnh nhân và T11 với 10 bệnh nhân. Ít nhất ở T7 với 1 bệnh nhân.
Đặc điểm lâm sàng trước mổ
Bảng 2: Đặc điểm tiền sử bệnh và lâm sàng trước mổ
| Giá trị | % | Ghi chú | |
| Tiền sử bệnh | N = 19 | ||
| Khỏe mạnh | 7 | 36.8 | |
| Tăng huyết áp | 6 | 31.6 | |
| Đái tháo đường | 3 | 15.8 | |
| Cushing do thuốc | 2 | 10.5 | |
| Khác | 5 | 26.3 | |
| Nguyên nhân loãng xương | |||
| Thứ phát | 5 | 26.3 | |
| Nguyên phát | 14 | 73.7 | |
| Thời gian bệnh | |||
| Mới phát hiện | 4 | 21.1 | |
| Dưới 1 tháng | 11 | 57.9 | |
| Trên 1 tháng | 4 | 21.1 | |
| Mức độ đau tại chỗ | |||
| Đau dữ dội | 4 | 21.1 | |
| Đau âm ỉ | 15 | 78.9 | |
| Ảnh hưởng đến vận động | |||
| Đi lại hạn chế | 9 | 47.4 | |
| Ngồi hạn chế | 5 | 26.3 | |
| Không thể ngồi | 5 | 26.3 | |
| VAS trước mổ | |||
| Min-Max | 6 đến 10 | ||
| TB ± SD | 7.5 ± 0.8 | ||
Có 12 bệnh nhân (63.2%) mắc các bệnh phối hợp trong đó hay gặp nhất là tăng huyết áp với 6 bệnh nhân. Nguyên nhân gây loãng xương chủ yếu là nguyên phát với 14 bệnh nhân chiếm 73.7%, có 5 bệnh nhân loãng xương thứ phát trong đó 1 bệnh nhân hội chứng tăng tiết ACTH lạc chỗ, 2 bệnh nhân hội chứng Cushing do thuốc, 1 bệnh nhân Lupus, 1 bệnh nhân 23 tuổi loãng xương thứ phát chưa tìm được nguyên nhân.
Tất cả các bệnh nhân đau vùng cột sống đều ảnh hưởng đến vận động trong đó 9 bệnh nhân đi lại hạn chế, 5 bệnh nhân ngồi hạn chế do đau, 5 bệnh nhân không thể ngồi do đau. 3 bệnh nhân ảnh hưởng đến hô hấp do đau làm cho bệnh nhân không giám hít thở mạnh và vận động. 4 bệnh nhân đau dữ dội đều có bệnh mới xuất hiện đợt này. Điểm VAS trung bình trước mổ là 7.5, nhỏ nhất là 6 và cao nhất là 10.
Đặc điểm trong mổ
Bảng 3: Các đặc điểm trong mổ
| Giá trị | % | Ghi chú | ||
| Cách thức gây mê | N=19 | |||
| Tê tại chỗ | 9 | 47.4 | ||
| Mê nội khí quản | 10 | 52.6 | ||
| Kỹ thuật bơm cement | ||||
| Có bóng | 3 | 15.8 | ||
| Không bóng | 10 | 52.6 | ||
| Phối hợp cả hai | 6 | 31.6 | ||
| Số đốt sống được bơm ở mỗi bệnh nhân | N = 19 | |||
| 3 | 8 | 42.6 | ||
| 4 | 5 | 26.3 | ||
| 5 | 5 | 26.3 | ||
| 6 | 1 | 5.3 | ||
| Thời gian mổ | ||||
| Min-Max | 35-80 | Phút | ||
| TB ± SD | 55.8 ± 13.5 | |||
| Cement rò ra ngoài | 11 | 57.9 | N=11 | |
| Tường trước thân đốt sống | 7 | 63.6 | ||
| Tường sau thân đốt sống | 2 | 18.2 | ||
| Vào lỗ liên hợp | 1 | 9.1 | ||
| Vào đĩa đệm (trên hay dưới) | 4 | 36.4 | ||
Cách thức giảm đau trong mổ bằng tê tại chỗ với 9 bệnh nhân và gây mê nội khí quản với 10 bệnh nhân trong đó tất cả các trường hợp bơm cement 5 và 6 tầng đều gây mê nội khí quản.
Biến chứng rò cement được ghi nhận ở 11 bệnh nhân (57.9%) trong đấy chủ yếu là rò ra tường trước của thân đốt sống với 7 bệnh nhân chiếm 36.8%, tiếp đến là rò vào đĩa đệm ở 4 bệnh nhân, rò ra tường sau thân đốt sốt ở 2 bệnh nhân, rõ vào lỗ liên hợp ở 1 bệnh nhân. Tất cả các trường hợp rò cement này đều không biểu hiện triệu chứng lâm sàng.
Theo dõi sau mổ
Bảng 4: Mức độ đau lưng theo thang điểm VAS trước và sau mổ
| VAS |
Min – Max |
Trung bình |
P |
| Trước mổ | 6 – 9 | 7.5 | |
| Ngay sau mổ | 2 – 4 | 3.1 | 0.000 |
| Khi ra viện | 1 – 2 | 1.8 | 0.000 |
| Khám lại | 0 – 7 | 1 | 0.000 |
Điểm VAS trung bình tại thời điểm ngay sau mổ, khi ra viện và tại thời điểm khám lại đều giảm hợn nhiều so với trước phẫu thuật, sự khác biệt này là có ý nghĩa thống kê với P<0.001. (chúng tôi sử dụng Paired Samples Test để tính mối tương quan giữa điểm VAS trung bình mỗi thời điểm sau mổ với trước mổ).
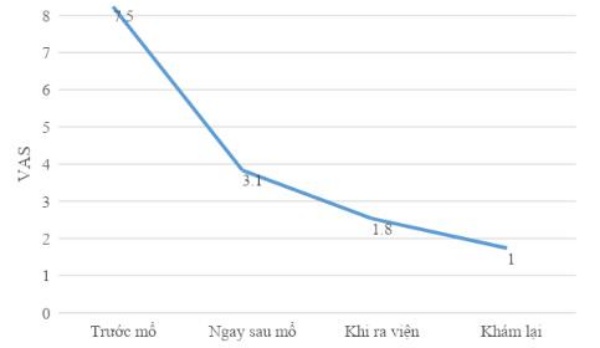
Điểm VAS cải thiện tốt hơn trong quá trình theo dõi sau phẫu thuật
Tất cả các bệnh nhân được chúng tôi theo dõi và khám lại vào một thời điểm (trung bình 227 ± 73 ngày). Chúng tôi ghi nhân 1 trường hợp bệnh nhân tử vong trong quá trình theo dõi đấy là trường hợp bệnh nhân nữ 45 tuổi được chẩn đoán loãng xương thứ phát do hội chứng tăng tiết ACTH lạc chỗ. Bệnh nhân tử vong vì rối loạn điện giải và các biến chứng của bệnh nền 5 tháng sau khi chúng tôi tiến hành phẫu thuật. Có 1 trường hợp bệnh nhân đau lưng trở lại VAS 7 điểm vào thời điểm khám lại bệnh nhân không thể tự ngồi được do đau, chúng tôi đã tư vấn để bệnh nhân quay trở lại điều trị và chụp cộng hưởng từ. Có 2 trường hợp bệnh nhân bị xẹp đốt sống thì 2 vào 7 và 4 tháng sau khi phẫu thuật, các bệnh nhân này đã được khám lại, chụp cộng hưởng từ và chỉ định bơm cement những đốt xẹp mới., hiện tại đỡ đau lưng nhiều và có thể đi lại, sinh hoạt tốt.
BÀN LUẬN
Trong thời gian nghiên cứu chúng tôi đã tiến hành bơm cement đa tầng thân đốt sống trên 19 bệnh nhân, trong đấy chỉ có 2 bệnh nhân nam chiếm 10.5% còn lại là nữ, tỷ lệ nữ/nam là 8.5. Tuổi trung bình của nhóm nghiên cứu là 66.2 tuổi trong đấy chủ yếu là trên 60 tuổi chiếm 78.9% (Bảng 1). Điều này có thể giải thích do tình trạng loãng xương tăng theo độ tuổi gặp nhiều hơn ở nữ. Tuy nhiên tuổi trung bình trong nghiên cứu này thấp hơn với nghiên cứu của Ihab Zidan và công sự (2017) có giá trị là 72.5 [3], điều này có thể do trong nghiên cứu của chúng tôi bao gồm cả nhóm bệnh nhân loãng xương thứ phát (bao gồm 5 bệnh nhân trong đó 1 bệnh nhân hội chứng tăng tiết ACTH lạc chỗ, 2 bệnh nhân hội chứng Cushing do thuốc, 1 bệnh nhân Lupus, 1 bệnh nhân mới 23 tuổi loãng xương thứ phát chưa tìm được nguyên nhân (Bảng 2)).
Cách thức giảm đau trong mổ bằng tê tại chỗ với 9 bệnh nhân và gây mê nội khí quản với 10 bệnh nhân trong đó tất cả các trường hợp bơm cement 5 và 6 tầng đều gây mê nội khí quản (Bảng 3); các bệnh nhân bơm cement 3 hoặc 4 tầng thì tùy và tình trạng phổi, tình trạng toàn thân, toàn trạng bệnh nhân và quyết định của bác sĩ gây mê để lựa chọn tê tại chỗ hoặc gây mê nội khí quản; các trường hợp tê tại chỗ đều dùng phối hợp thêm giảm đau toàn thân và an thân liều thấp để bệnh nhân đỡ lo lắng và kích thích trong quá trình phẫu thuật. Theo kinh nghiệm của chúng tôi nhận thấy việc bơm cement đa tầng thời gian bơm thường kéo dài, bệnh nhân nằm sấp lâu sẽ gây nhiều khó chịu dẫn đến kích thích trong mổ mặt khác nếu gây tê tại chỗ có thể sẽ phải dùng lượng thuốc tê lớn dễ gây quá liều do đó gây mê nội khí quản có thể có nhiều lợi ích hơn, tuy nhiên phải cân nhắc vì bệnh nhân bơm cement đa tầng thường già yếu nhiều bệnh kèm theo dễ bội nhiễm sau gây mê và khó khăn trong quá trình thoát mê. Khi phân tích về việc rò cement giữa nhóm bệnh nhân gây tê tại chỗ và bệnh nhân gây mê chúng tôi nhận thấy gây mê có số bệnh nhân rò cement ít hơn tuy nhiên sự khác biệt này không có ý nghĩa thống kê (P<0.05), có thể do nhóm bệnh nhân của chúng tôi chưa đủ lớn.
Biến chứng rò cement được ghi nhận ở 11 bệnh nhân (57.9%). Tất cả các trường hợp rò cement này đều không biểu hiện triệu chứng lâm sàng. Tỷ lệ này tương đương với nghiên cứu của Mailli và cộng sự (2013) tỷ lệ rò cement là 33.8% [6]. Layton và cộng sự (2007) đã báo cáo trên 552 bệnh nhân được bơm cement thì có 1.8% biến chứng rò cement có triệu chứng và 25% rò cement không triệu chứng [1]. Rò cement vào đĩa đệm không phải không phổ biến trong bơm cement thân đốt sống và thường không có triệu chứng, 4 bệnh nhân của chúng tôi có rò cement vào đĩa đệm và đều không có triệu chứng lâm sàng. Một số nghiên cứu gần đây chỉ ra việc rò cement vào đĩa đệm có thể làm tăng nguy cơ của việc xẹp đốt sống liền kể tuy nhiên vẫn chưa được chứng minh đầy đủ [7]. Vị trí chọc kim thích hợp, độ nhớt của cement và việc dừng bơm đúng lúc có thể giảm bớt được tỉ lệ gặp biến chứng này. Rò cement ra cạnh thân đốt sống có tỉ lệ dao động từ 6% đến 52% thường không có triệu chứng, một số nhỏ có thể gây chèn ép thần kinh ngoại vi, trong nghiên cứu này có 7 bệnh nhân rò ra trước thân đốt sống, 2 bệnh nhân rò ra sau thân đốt sống, 1 bệnh nhân rò vào lỗ liên hợp và đều không có triệu chứng. Một số biến chứng rò cement khác có thể gặp như rò vào tĩnh mạch cạnh sống dẫn đến tắc mạch phổi, mạch não, mạch tim và có thể tử vong tuy nhiên không gặp trường hợp nào trong nghiên cứu của chúng tôi.
Có 2 bệnh nhân (10.5%) bị xẹp đốt sống thì 2 vào 7 và 4 tháng sau khi phẫu thuật, các bệnh nhân này đã được khám lại, chụp cộng hưởng từ và chỉ định bơm cement những đốt xẹp mới., hiện tại đỡ đau lưng nhiều và có thể đi lại, sinh hoạt tốt. Theo các báo cáo tỉ lệ xẹp đốt sống thì 2 khoảng 3 – 37%, điều này vẫn chưa được chứng minh là có liên quan đến sự phát triển tự nhiên của bệnh hay do việc điều trị. Tỷ lệ trong nghiên cứu của chúng tôi tương đương với Zidan và công sự (2018) là 10% [3] và Mailli (2013) là 7.8% [6]. Tỷ lệ này thấp hơn so với một nhiều nghiên cứu khác có thể do bơm cement đa tầng thân đốt sống cũng như nhóm nghiên cứu chưa đủ lớn và thời gian theo dõi chưa đủ dài. Lee và cộng sự đã phân tích một số yếu tố nguy cơ cho xẹp đốt sống mới sau bơm ông nhận thấy mật độ xương và chỉ số khối cơ thể là quan trọng hơn kỹ thuật bơm [8].
Điểm VAS trung bình trước mổ là 7.5, nhỏ nhất là 6 và cao nhất là 10. Tất cả các bệnh nhân đau vùng cột sống đều ảnh hưởng đến vận động trong đó 9 bệnh nhân đi lại hạn chế, 5 bệnh nhân ngồi hạn chế do đau, 5 bệnh nhân không thể ngồi do đau. 3 bệnh nhân ảnh hưởng đến hô hấp do đau làm cho bệnh nhân không giám hít thở mạnh và vận động. 4 bệnh nhân đau dữ dội đều có bệnh mới xuất hiện đợt này. Việc đau nhiều ảnh hưởng đến vận động có thể dẫn đến các biến chứng gồm có viêm phổi, nhiễm khuẩn tiết niệu, huyết khối tĩnh mạch sâu…do đó việc giảm đau để phục hồi chức năng sớm cho bệnh nhân và cải thiện chất lượng cuộc sống là cần thiết. Điểm VAS trung bình ngay sau can thiệp phẫu thuật là 3.1 và sự giảm đau có ý nghĩa (được định nghĩa là khi điểm VAS giảm hơn 50%) ở 94.7%, tương đương với nghiên cứu của Mailli (2013) tỷ lệ này là 96.9% [6], của Zidan (2018) là 90% [3].
KẾT LUẬN
Bơm cement đa tầng thân đốt sống trong điều trị xẹp đốt sống do loãng xương là một kỹ thuật an toàn, giảm đau tốt và cải thiện tình trạng bệnh của bệnh nhân mà không gây các biến chứng đáng kể. Phương pháp này rất hiệu quả cho phép bệnh nhân quay trở lại vận động nhanh.
TÀI LIỆU THAM KHẢO
- K. F. Layton, K. R. Thielen, C. A. Koch và các cộng sự. (2007), “Vertebroplasty, first 1000 levels of a single center: evaluation of the outcomes and complications”, AJNR Am J Neuroradiol, 28(4), tr. 683-9.
- I. Y. Tsou, P. Y. Goh, W. C. Peh và các cộng sự. (2002), “Percutaneous vertebroplasty in the management of osteoporotic vertebral compression fractures: initial experience”, Ann Acad Med Singapore, 31(1), tr. 15-20.
- I. Zidan, A. A. Fayed và A. Elwany (2018), “Multilevel Percutaneous Vertebroplasty (More than Three Levels) in the Management of Osteoporotic Fractures”, J Korean Neurosurg Soc, 61(6), tr. 700-706.
- J. D. Barr, M. E. Jensen, J. A. Hirsch và các cộng sự. (2014), “Position statement on percutaneous vertebral augmentation: a consensus statement developed by the Society of Interventional Radiology (SIR), American Association of Neurological Surgeons (AANS) and the Congress of Neurological Surgeons (CNS), American College of Radiology (ACR), American Society of Neuroradiology (ASNR), American Society of Spine Radiology (ASSR), Canadian Interventional Radiology Association (CIRA), and the Society of NeuroInterventional Surgery (SNIS)”, J Vasc Interv Radiol, 25(2), tr. 171-81.
- A. Lavanga, G. Guarnieri và M. Muto (2010), “Medical therapy and multilevel vertebroplasty in osteoporosis: when and why”, Neuroradiol J, 23(2), tr. 244-8.
- L. Mailli, D. K. Filippiadis, E. N. Brountzos và các cộng sự. (2013), “Clinical outcome and safety of multilevel vertebroplasty: clinical experience and results”, Cardiovasc Intervent Radiol, 36(1), tr. 183-91.
- Edward P. Lin, Sven Ekholm, Akio Hiwatashi và các cộng sự. (2004), “Vertebroplasty: cement leakage into the disc increases the risk of new fracture of adjacent vertebral body”, AJNR. American journal of neuroradiology, 25(2), tr. 175-180.
- D. G. Lee, C. K. Park, C. J. Park và các cộng sự. (2015), “Analysis of Risk Factors Causing New Symptomatic Vertebral Compression Fractures After Percutaneous Vertebroplasty for Painful Osteoporotic Vertebral Compression Fractures: A 4-year Follow-up”, J Spinal Disord Tech, 28(10), tr. E578-83.