Tác giả: Tiến sĩ – Bác sĩ Hoàng Gia Du – Trưởng khoa Chấn thương chỉnh hình và Cột sống Bệnh viện Bạch Mai. Đại cương Cột sống cổ cao là vùng bản lề cổ – chẩm, bao gồm lồi cầu xương chẩm (C0) và hai đốt sống cổ trên cùng: đốt đội (C1) và… Xem thêm
Tác giả: Tiến sĩ – Bác sĩ Hoàng Gia Du – Trưởng khoa Chấn thương chỉnh hình và Cột sống Bệnh viện Bạch Mai.
Nhà xuất bản Y Học Hà Nội 2019.
Lời tựa
Ngày nay, phẫu thuật cột sống không còn là khái niệm xa lạ với người bệnh do sự phổ biến và tỷ lệ thành công trong các ca mổ ngày càng cao. Có rất nhiều phương pháp điều trị và phẫu thuật cột sống đã được thực hiện mang lại hiệu quả cho người bệnh.
Cột sống cổ (CSC) cao là một vùng giải phẫu đặc thù với cấu trúc 2 đốt sống là đốt đội (C1) và đốt trục (C2), liên kết với nhau bằng hệ thống dây chằng phức tạp với 3 khớp hoạt dịch. Do linh hoạt về chức năng nhưng lại yếu về cấu trúc giải phẫu nên tổn thương giải phẫu trong (CSC) cao đa dạng và phức tạp. Có nhiều phân loại cho từng tổn thương giải phẫu và song song với nó là nhiều phương pháp mổ khác nhau phù hợp với các tổn thương giải phẫu đó. Tuy nhiên trong thực tế nhiều tổn thương (CSC) cao vẫn bị bỏ sót do triệu chứng lâm sàng không đặc thù và sự khó khăn trong khảo sát chẩn đoán hình ảnh gây nên di chứng nặng nề về giải phẫu và tổn thương thần kinh khó sửa chữa.
Cuốn sách “Chẩn đoán và điều trị tổn thương mất vững cột sống cổ cao” của Tiến sỹ Hoàng Gia Du đã khái quát đầy đủ các tổn thương ở vùng cột sống cổ cao – là vị trí có vai trò rất quan trọng cả về giải phẫu và chức năng, nơi mà các phẫu thuật viên chuyên ngành cột sống cũng ít khi can thiệp và dễ bỏ sót tổn thương. Đây là một cuốn sách có bố cục bài bản và khoa học, xuyên suốt từ kiến thức cơ bản của chuyên ngành đến các kiến thức nâng cao, cập nhật cũng như đúc rút kinh nghiệm của riêng tác giả. Việc chẩn đoán và đánh giá được tổn thương, lựa chọn đường mổ và phương pháp mổ thích hợp mang lai hiệu quả về giải phẫu và chức năng cho người bệnh.
Hy vọng cuốn sách là tài liệu hữu ích cho các bạn đồng nghiệp. Xin trân trọng giới thiệu !

Lời nói đầu
Do đặc điểm giải phẫu và chức năng khác nhau, cột sống cổ được chia thành hai phần, cột sống cổ cao bao gồm đốt đội (C1) và đốt trục (C2), cột sống cổ thấp từ đốt sống C3 tới C7. Cột sống cổ cao rất linh hoạt về chức năng nhưng yếu về cấu trúc giải phẫu, các thành phần giải phẫu này liên kết với nhau bằng hệ thống khớp và dây chằng phức tạp nhất của cơ thể. Do vậy các hình thái tổn thương giải phẫu cũng đa dạng, phức tạp và riêng biệt. Theo Võ Văn Thành và Hà Kim Trung, chấn thương cột sống cổ cao chiếm 10,95% trong tổng số chấn thương cột sống cổ nói chung, trong đó gãy mỏm nha chiếm 46,15% trong chấn thương cột sống cổ cao. Thương tổn giải phẫu cột sống cổ cao rất phức tạp với ngày càng nhiều các bệnh lý được phát hiện như ung thư, lao, nấm, viêm do vi khuẩn …, tuy nhiên triệu chứng lâm sàng lại nghèo nàn, khi xuất hiện triệu chứng thần kinh thường ở giai đoạn nặng, vì vậy chẩn đoán ban đầu thường khó khăn, dễ bỏ sót tổn thương, dẫn đến di chứng nặng nề khó sửa chữa.
Ngày nay, cùng với sự phát triển mạnh mẽ của chẩn đoán hình ảnh như chụp cắt lớp vi tính đa dãy, chụp cộng hưởng từ, các tổn thương giải phẫu được phát hiện dễ dàng hơn, chẩn đoán chính xác tổn thương, giúp cho thầy thuốc có thái độ xử trí đúng đắn.
Điều trị tổn thương mất vững C1 – C2 có nhiều phương pháp khác nhau như: buộc vòng cung sau C1 – C2, vít qua khớp C1 – C2, vít trực tiếp mỏm nha, vít khối bên C1 – cuống C2 (kỹ thuật Harms), vít khối bên C1 – vít cung sau C2 (kỹ thuật Wright), nẹp cổ chẩm và điều trị bệnh lý nguyên nhân. Mục đích của phẫu thuật là cố định vững chắc cấu trúc C1 – C2, giải phóng thần kinh nhằm tránh hiện tượng tổn thương di lệch thứ phát có thể gây tổn thương thần kinh và các di chứng khác do mất vững C1 – C2 gây ra. Các phương pháp điều trị như kéo liên tục, cố định khung Halo giúp cho quá trình nắn chỉnh giải phẫu trước mổ đối với các trường hợp mất vững và di chứng trật C1 – C2 nặng. Do sự phức tạp về phân loại trong các tổn thương mất vững C1 – C2, đồng thời với các phân loại đó là việc lựa chọn các phương pháp phẫu thuật thích hợp theo các tổn thương giải phẫu và bệnh lý đi kèm đóng vai trò quan trọng trong việc điều trị các tổn thương mất vững C1 – C2.
Ở Việt Nam, từ thập niên 1990, khi có các phương tiện chẩn đoán hình ảnh hiện đại như chụp cắt lớp vi tính, chụp cộng hưởng từ, mới có một số công trình nghiên cứu về chẩn đoán và điều trị các thương tổn mất vững của cột sống cổ của các tác giả Võ Văn Thành, Võ Xuân Sơn, Nguyễn Đức Phúc, Hà Kim Trung … Trước đây, điều trị phẫu thuật mất vững C1 – C2 chủ yếu là buộc vòng cung sau C1 – C2 đơn thuần. Cho đến năm 2004, lần đầu tiên áp dụng kỹ thuật vít qua khớp đường cổ sau để điều trị các thương tổn mất vững C1 – C2, rồi sau đó là các kỹ thuật khác như phẫu thuật Harms, phẫu thuật Wright … Tuy nhiên, hiện nay vẫn chưa có công trình nào trình bày một cách chi tiết và khoa học các vấn đề từ giải phẫu, phân loại tổn thương giải phẫu bệnh, đặc điểm chẩn đoán hình ảnh, các phương pháp mổ các tổn thương cột sống cổ cao … Cuốn sách gồm 3 phần: Giải phẫu và ứng dụng, chẩn đoán hình ảnh, các phương pháp phẫu thuật đã tập hợp được những nội dung từ cơ bản đến nâng cao của các tác giả trên toàn thế giới cùng với kinh nghiệm của riêng tác giả trong ứng dụng vào phẫu thuật. Mặc dù đã dầy công tập hợp, lưu trữ và biên soạn trong một thời gian dài nhưng cũng không tránh khỏi những sai sót, mong bạn đọc góp ý để cuốn sách có thể hoàn thiện hơn trong tương lai.
Xin trân trọng cảm ơn !
Tác giả: Tiến sĩ – Bác sĩ Hoàng Gia Du.
Danh mục chữ viết tắt
| ADI | Khoảng cách mỏm nha – cung trước C1 (Atlantodens interval) |
| BA | Bệnh án |
| BN | Bệnh nhân |
| CHT, MRI | Chụp cộng hưởng từ hạt nhân (Magnetic resonance imaging) |
| Cs | Cộng sự |
| CTCS | Chấn thương cột sống |
| CT, CLVT | Chụp cắt lớp vi tính (CT Scanner) |
| ĐK | Đường kính |
| ĐM | Động mạch |
| ĐMĐS | Động mạch đốt sống |
| PXGX | Phản xạ gân xương |
Mục lục
Phần 1: Giải phẫu và các tổn thương giải phẫu cột sống cổ cao ứng dụng trong phẫu thuật
ĐẠI CƯƠNG
Giải phẫu cột sống cổ cao
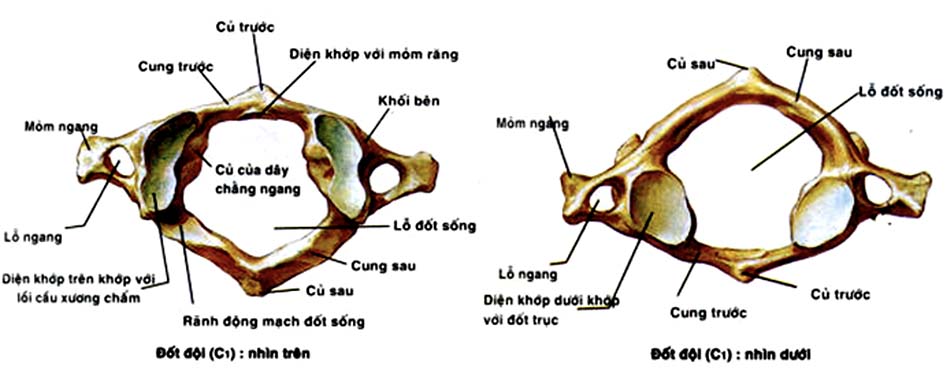
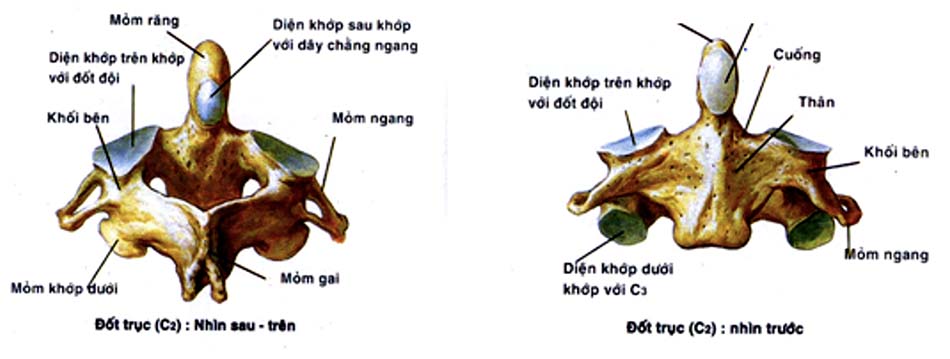
1. Cấu trúc xương.
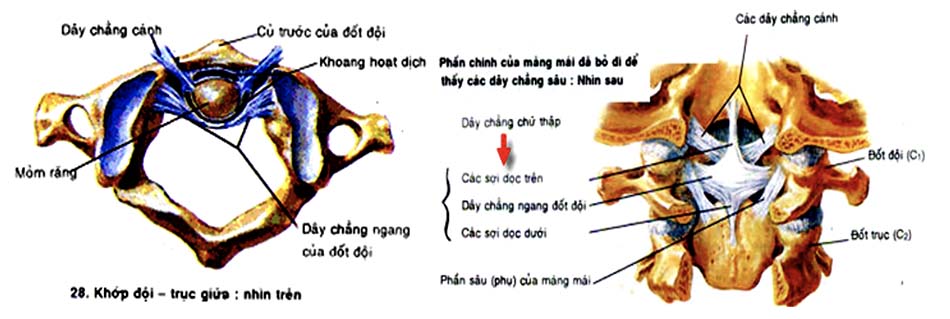
2. Các khớp của cột sống cổ cao.
- Khớp chẩm – đội.
- Khớp đội trục.
- Thần kinh.
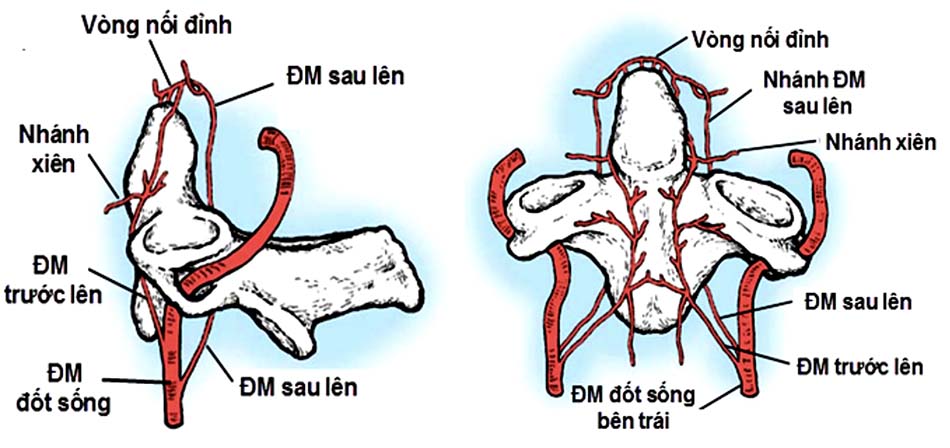
3. Mạch máu.
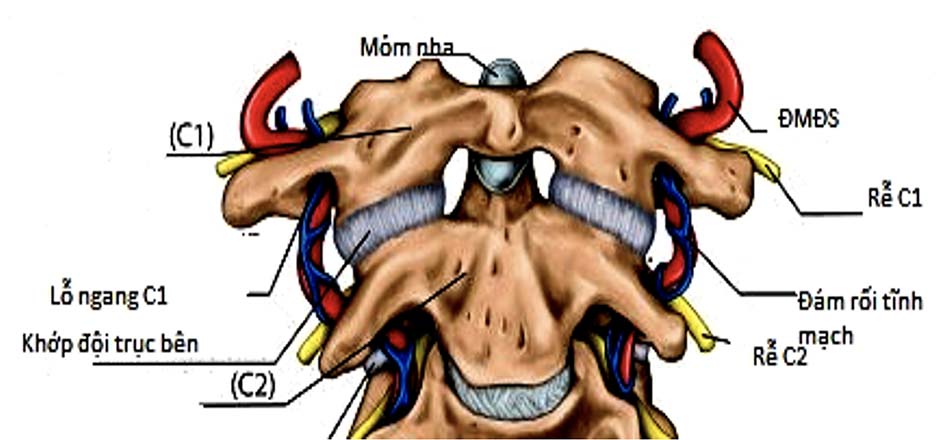
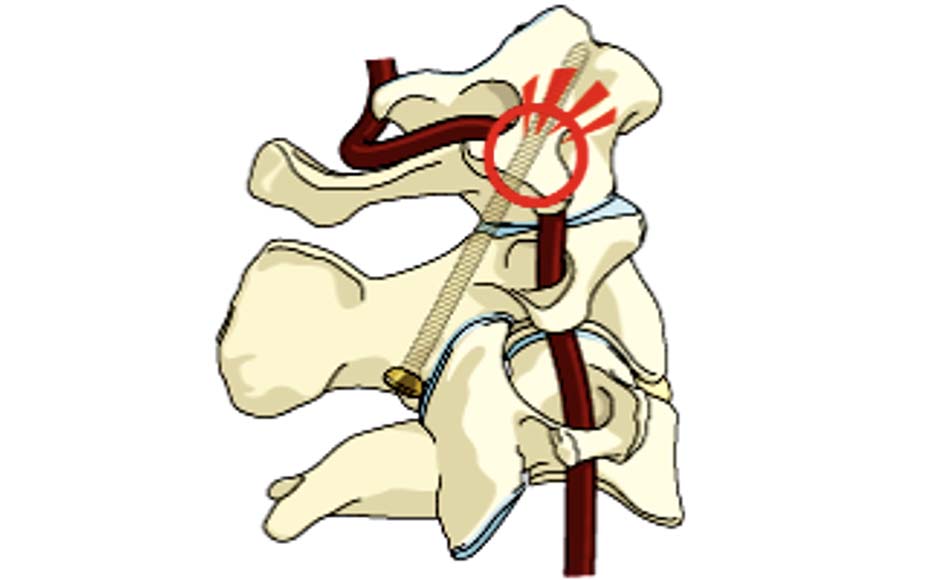
- Mối liên quan giữa động mạch đốt sống và cấu trúc C1-C2.
- Biến thể giải phẫu ĐMĐS và các chỉ số giải phẫu quan trọng.
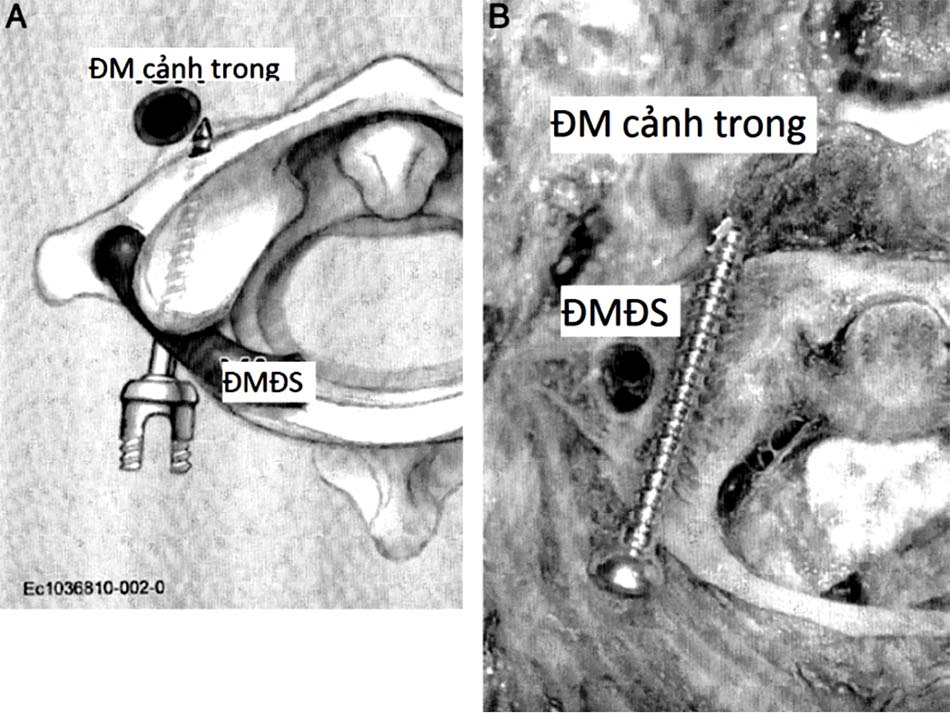
- Tương quan giữa động mạch cảnh trong và C1-2.
Các tổn thương giải phẫu cột sống cổ cao
1. Tổn thương giải phẫu do chấn thương
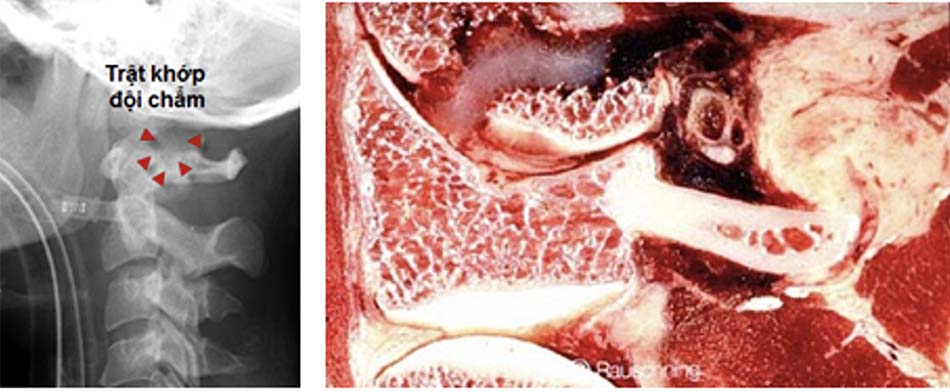
- Trật khớp chẩm – đội.
- Vỡ đốt đội (C1).
- Trật khớp đội – trục (C1C2).
- Gãy mỏm nha.
- Gãy C2 (gãy Hangman).
2. Tổn thương trật đội – trục do viêm khớp dạng thấp
- Mất vững đội – trục do các dị dạng bẩm sinh.
- Mất vững đội – trục do bất thường mỏm nha.
- Giãn dây chằng ngang đốt đội.
3. Các tổn thương gây mất vững khác
- Tật lồng đáy sọ.
- Các tổn thương do khối u tủy, ung thư hoặc di căn.
- Các tổn thương do viêm, lao, nấm.
TÀI LIỆU THAM KHẢO
Phần 2: Chẩn đoán hình ảnh trong chẩn đoán tổn thương cột sống cổ cao
ĐẠI CƯƠNG
I. Các kỹ thuật và nguyên lý chẩn đoán hình ảnh
1.1. X. Quang thường quy.
1.2. Chụp cắt lớp vi tính và chụp cộng hưởng từ
- 1.2.1. Kỹ thuật và nguyên tắc của chụp cắt lớp vi tính cột sống.
- 1.2.2. Kỹ thuật chụp cộng hưởng từ.
II. Mô tả thương tổn theo định khu
2.1. Tổn thương bản lề chẩm – đội.
- 2.1.1. X-quang thường quy.
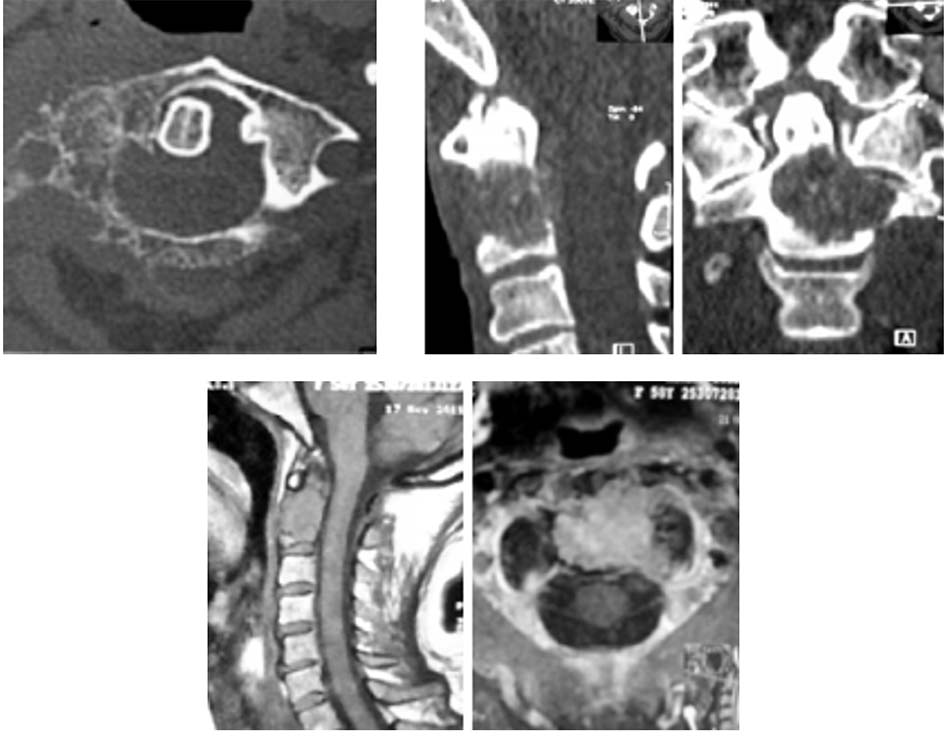
- 2.1.2. Chụp cắt lớp vi tính.
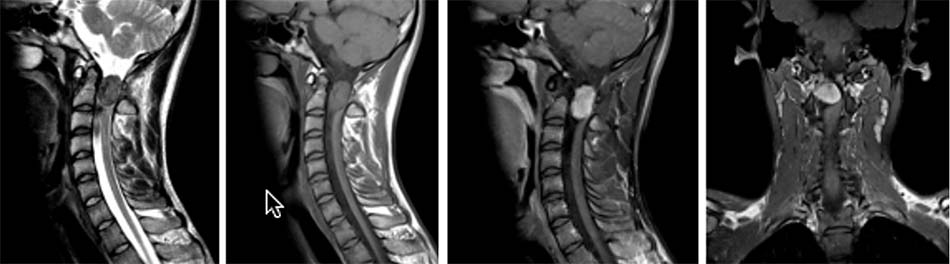
- 2.1.3. Cộng hưởng từ.
2.2. Tổn thương đốt đội (C1) do chấn thương
- 2.2.1. Xquang thường quy.
- 2.2.2. Chụp cắt lớp vi tính.
- 2.2.3. Chụp cộng hưởng từ.
2.3. Trật C1-C2
- 2.3.1. Xquang thường quy.
- 2.3.2. Chụp cắt lớp vi tính.
- 2.3.3. Cộng hưởng từ.
2.4. Các tổn thương đốt trục (C2)
- 2.4.1. Tổn thương mỏm nha.
- 2.4.2. Gãy chân cuống hai bên của C2.
TÀI LIỆU THAM KHẢO.
Phần 3: Các phương pháp điều trị phẫu thuật tổn thương mất vững cột sống cổ cao
LỊCH SỬ NGHIÊN CỨU.
I. Chẩn đoán chấn thương cột sống cổ cao
1.1. Cơ chế chấn thương cột sống cổ cao.
1.2. Triệu chứng lâm sàng.
1.3. Chẩn đoán hình ảnh.
II. Những nguyên tắc chung của phẫu thuật cột sống cổ
2.1. Chuẩn bị bệnh nhân.
2.2. Tư thế bệnh nhân.
2.3. Xác định vùng mổ.
2.4. Dẫn lưu.
2.5. Hỗ trợ cột sống sau mổ.
2.6. Kéo khung Halo trước mổ.
III. Các phương pháp phẫu thuật cột sống cổ cao đường trước
3.1. Phẫu thuật qua đường miệng.
- 3.1.1. Lịch sử.
- 3.1.2. Chỉ định phẫu thuật qua đường miệng.
- 3.1.3. Yêu cầu của kỹ thuật.
- 3.1.4. Các bước tiến hành kỹ thuật.
- 3.1.5. Sau mổ.
- 3.1.6. Tai biến, biến chứng.
3.2. Phẫu thuật tiếp cận C1C2 qua đường cổ trước.
- 3.2.1. Lịch sử.
- 3.2.2. Chỉ định.
- 3.2.3. Các bước tiến hành kỹ thuật.
- 3.2.4. Chăm sóc sau mổ.
- 3.2.5. Tai biến, biến chứng.
3.3. Vít trực tiếp mỏm nha.
- 3.3.1. Lịch sử.
- 3.3.2. Chỉ định.
- 3.3.3. Chống chỉ định.
- 3.3.4. Các bước tiến hành kỹ thuật.
- 3.3.5. Chăm sóc sau mổ.
- 3.3.6. Tai biến và biến chứng.
3.4. Vít qua khớp C1C2 đường cổ trước.
- 3.4.1. Lịch sử.
- 3.4.2. Chỉ định.
- 3.4.3. Các bước tiến hành.
- 3.4.4. Sau mổ.
IV. Các phương pháp phẫu thuật cột sống cổ cao đường sau
4.1. Các phương pháp buộc vòng cung sau C1C2.
- 4.1.1. Chỉ định.
- 4.1.2. Các bước tiến hành kỹ thuật.
- 4.1.3. Ưu và nhược điểm.
- 4.1.4. Tai biến, biến chứng.
4.2. Kỹ thuật vít qua khớp C1 C2 đường cổ sau.
- 4.2.1. Lịch sử.
- 4.2.2. Chỉ định.
- 4.2.3. Các bước tiến hành kỹ thuật.
- 4.2.4. Chăm sóc sau mổ.
- 4.2.5. Ưu và nhược điểm.
- 4.2.6. Tai biến, biến chứng.
4.3. Vít khối bên C1 và cuống C2.
- 4.3.1. Lịch sử.
- 4.3.2. Chỉ định.
- 4.3.3. Các bước tiến hành kỹ thuật.
- 4.3.4. Ưu nhược điểm.
- 4.3.5. Tai biến, biến chứng.
4.4. Các phương pháp phẫu thuật cố định cổ chẩm.
- 4.4.1. Chỉ định.
- 4.4.2. Lịch sử và các phương pháp phẫu thuật cố định cổ – chẩm.
TÀI LIỆU THAM KHẢO.
Danh mục hình
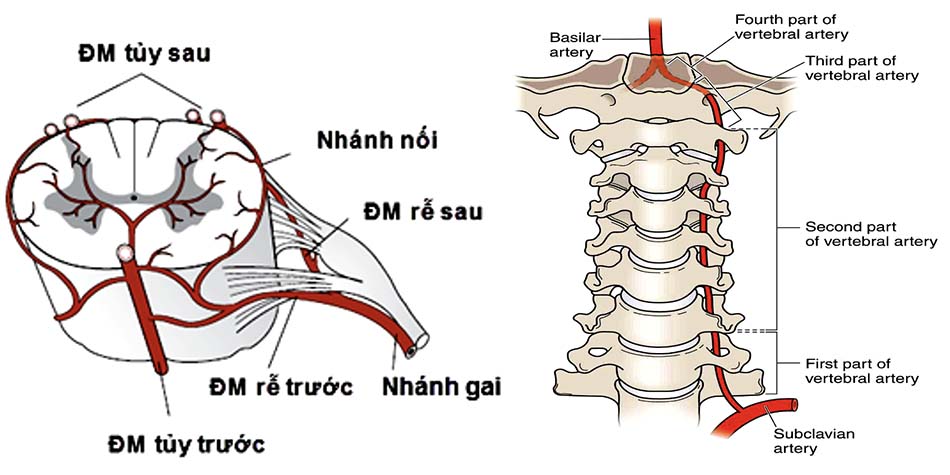
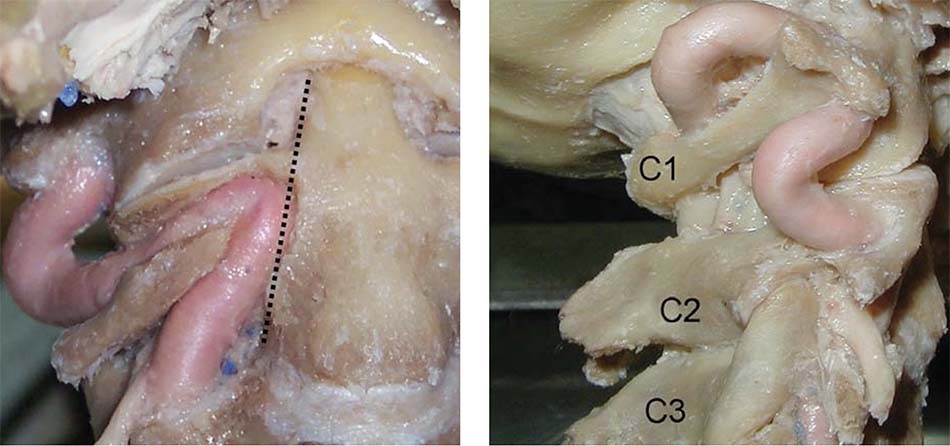
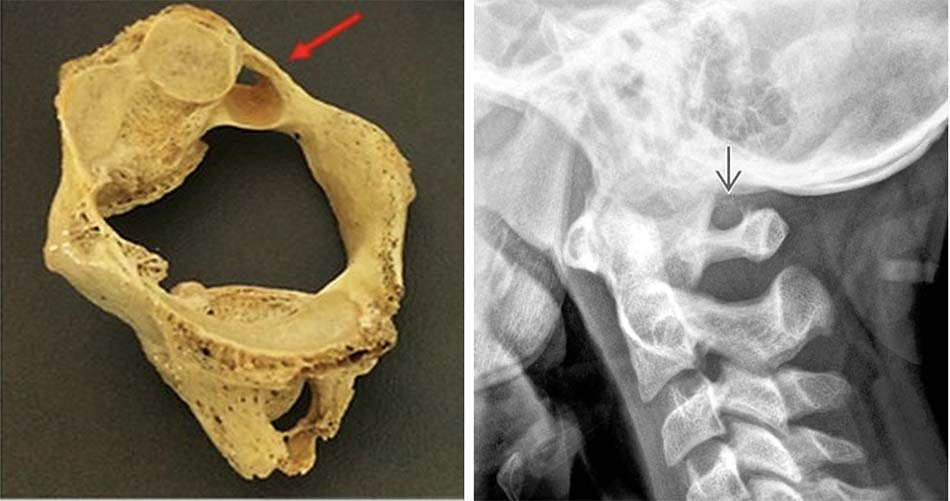
![Phân đoạn ĐMĐS vùng C1 - C2 [54]](https://osdbachmai.com/wp-content/uploads/2021/01/phan_doan_dmds.jpg)
![Chiều cao eo (dấu hoa thị đơn) và chiều cao trong (dấu hoa thị đôi) đốt sống C2 [64].](https://osdbachmai.com/wp-content/uploads/2021/01/chieu_cao_eo.jpg)
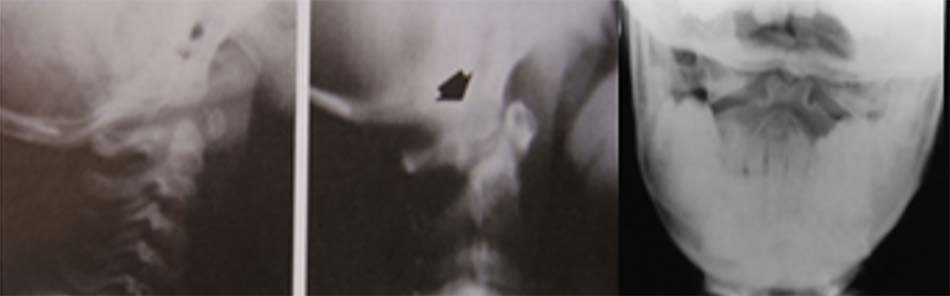
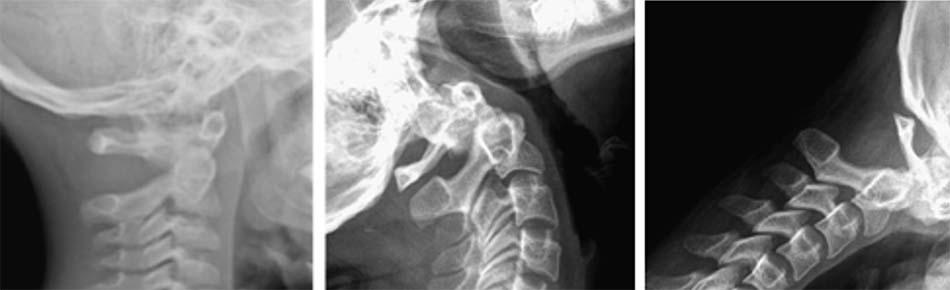
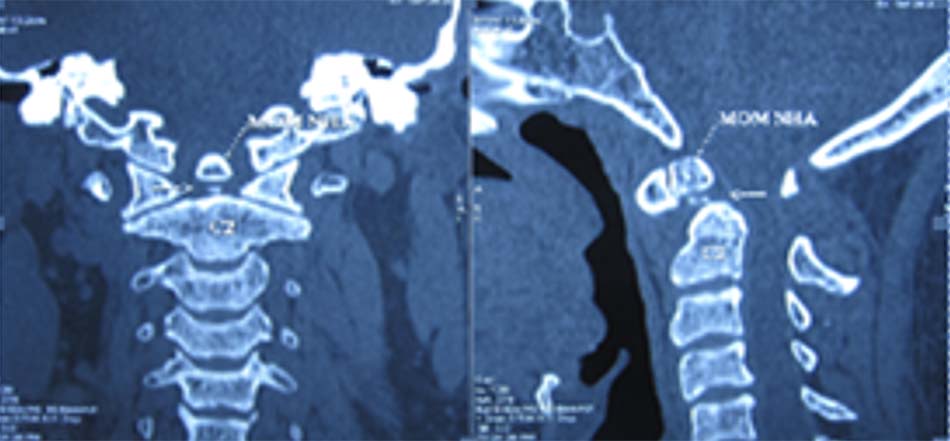
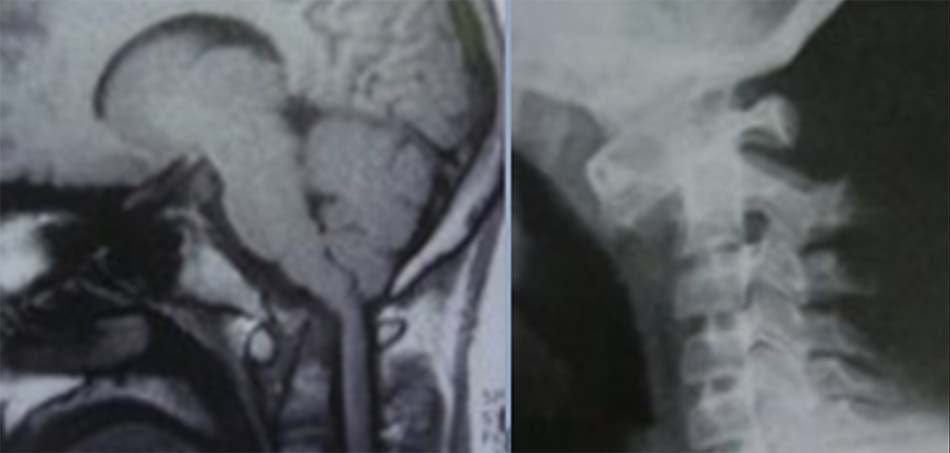
![Tật lồng đáy sọ trên cắt lớp vi tính và cộng hưởng từ [1]](https://osdbachmai.com/wp-content/uploads/2021/01/tat_long_day_so.jpg)
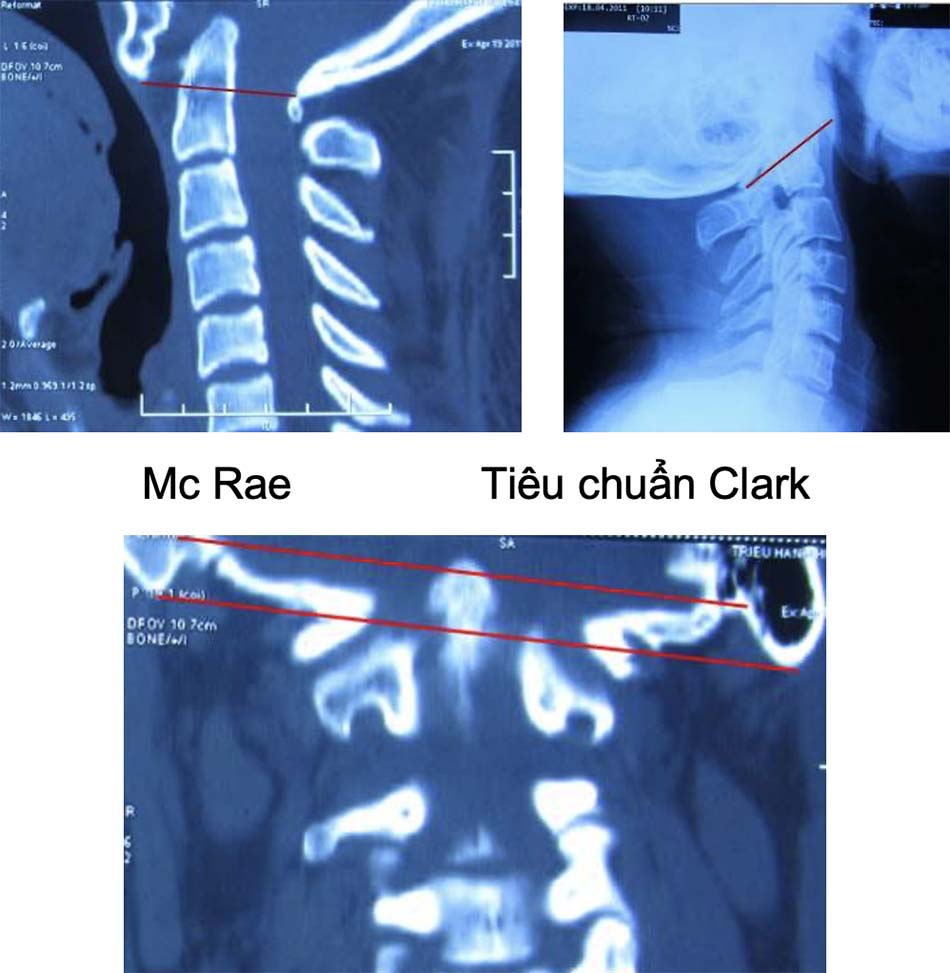
![Đường Fischgold and Metzger [1]](https://osdbachmai.com/wp-content/uploads/2021/01/Fischgold_and_Metzger-.jpg)
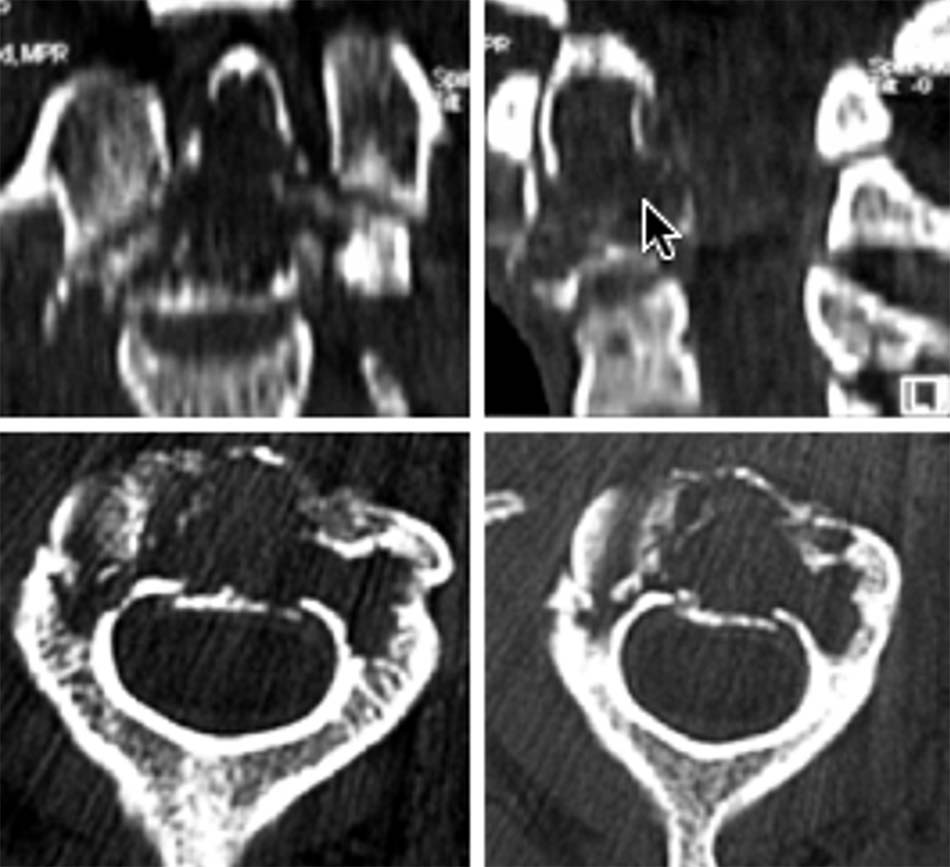
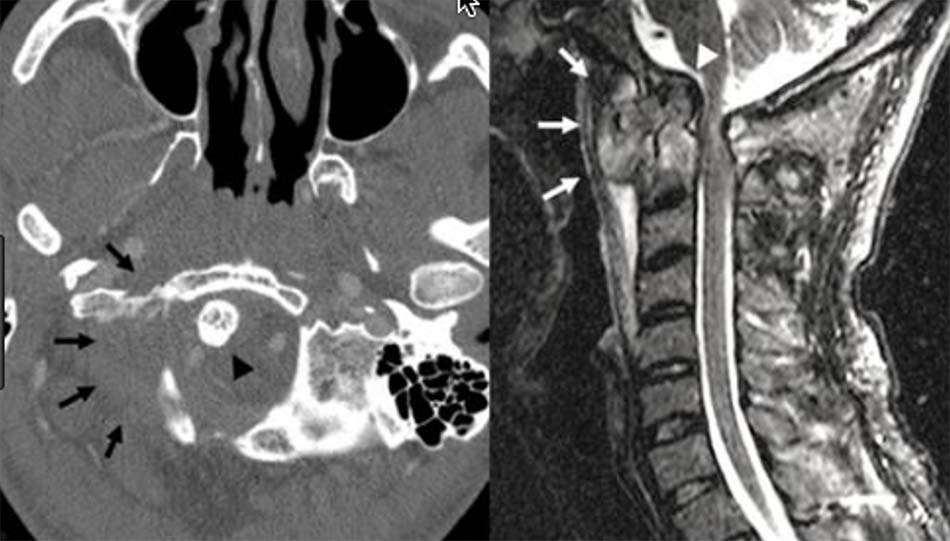
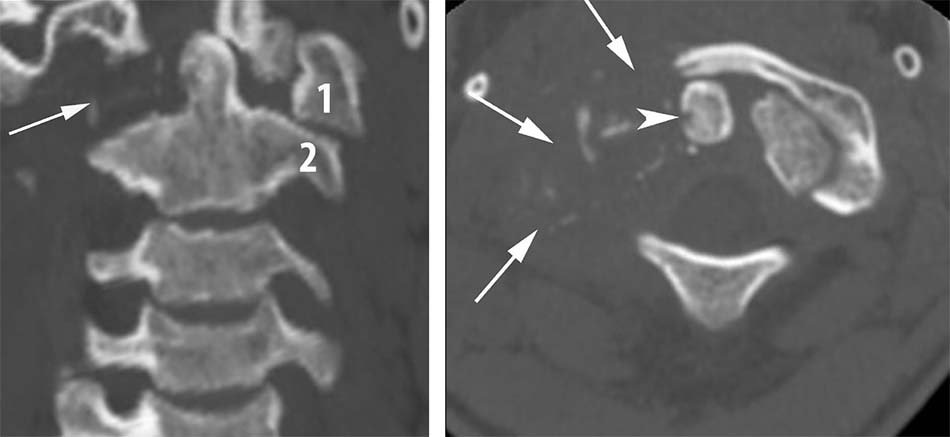
Hình 2.1. Kỹ thuật chụp Xquang thường quy cột sống cổ cao.
Hình 2.2. Chụp Xquang cột sống cổ cao tư thế thẳng há miệng.
Hình 2.3. Chụp Xquang quy ước tư thế nghiêng cột sống cổ cao.
Hình 2.4. Hình ảnh Xquang động.
Hình 2.5. Hệ thống dây chằng cột sống cổ cao.
Hình 2.6. Trật chẩm – đội trên phim chụp Xquang thường quy.
Hình 2.7. Chỉ số Powers trên cắt lớp vi tính.
Hình 2.8. Vỡ vụn chỗ bám dây chằng cánh.
Hình 2.9. Vỡ chỗ bám dây chằng cánh, tổn thương ít di lệch.
Hình 2.10. Vỡ chỗ bám dây chằng cánh, tổn thương có mảnh rời.
Hình 2.11. Hình ảnh cộng hưởng từ của trật đội chẩm.
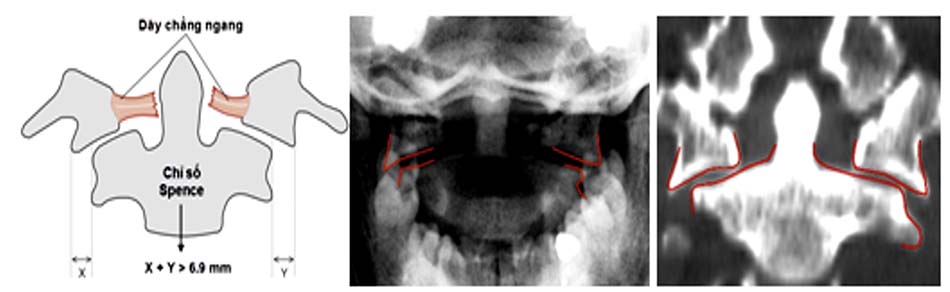
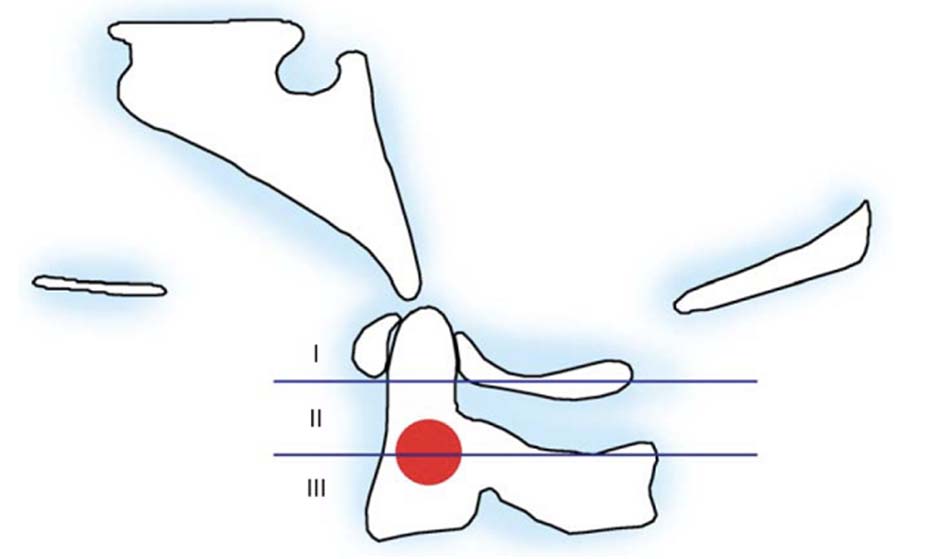
Hình 2.12. Mô tả cách tính chỉ số Spence.
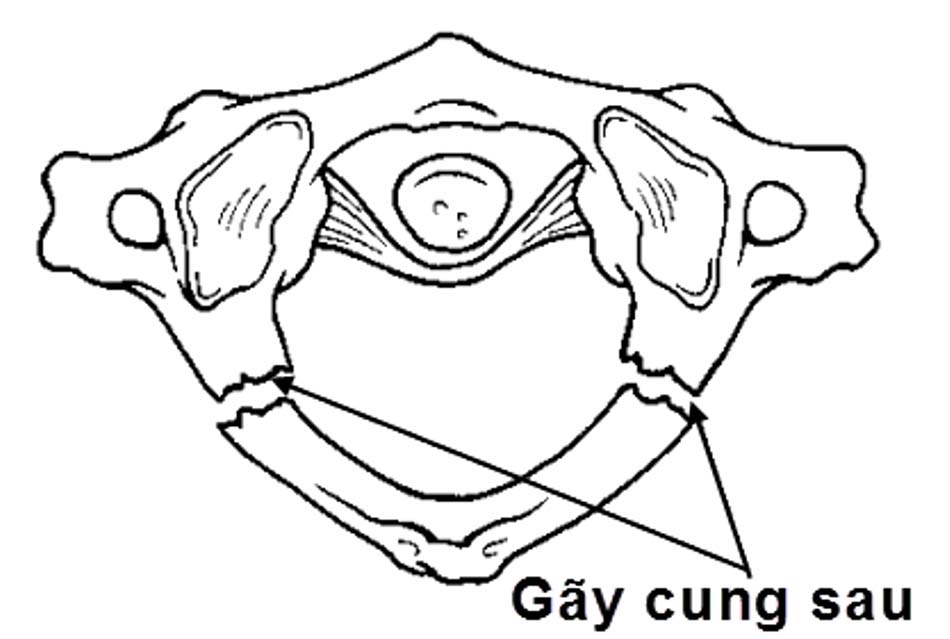
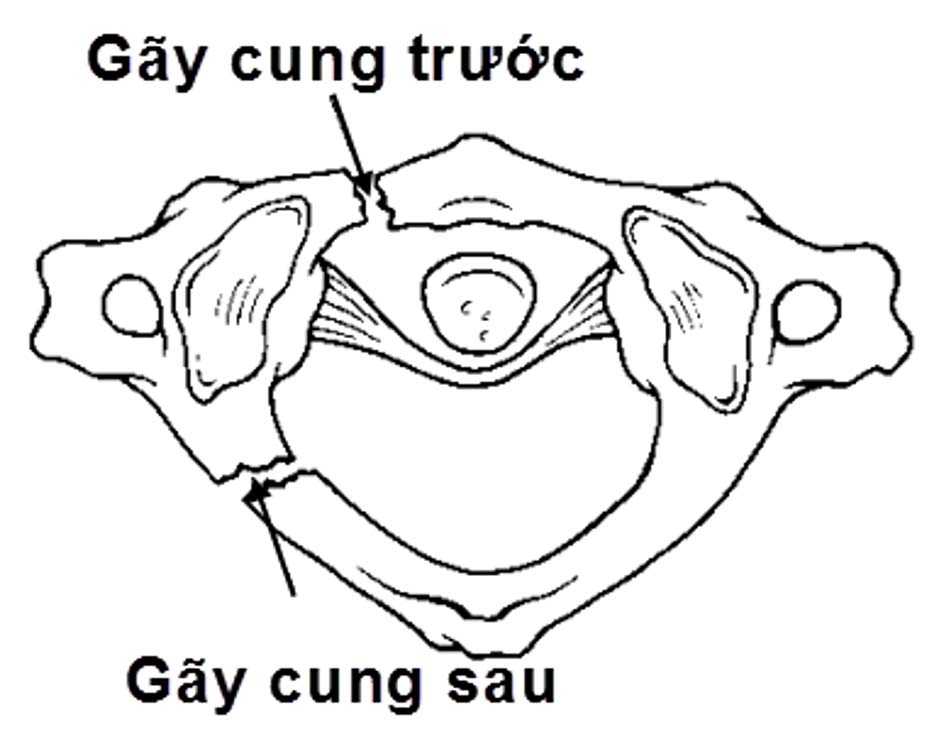
Hình 2.13. Hình ảnh vỡ cung sau C1 đơn thuần.
Hình 2.14. Hình ảnh vỡ cung sau C1 (loại 2).
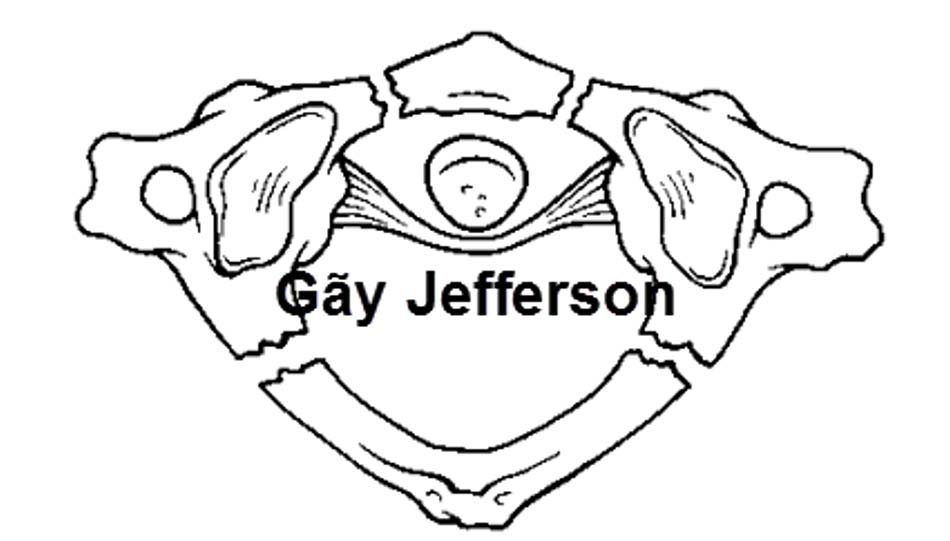
Hình 2.15. Hình ảnh vỡ vụn C1 – gãy Jefferson (loại 3).
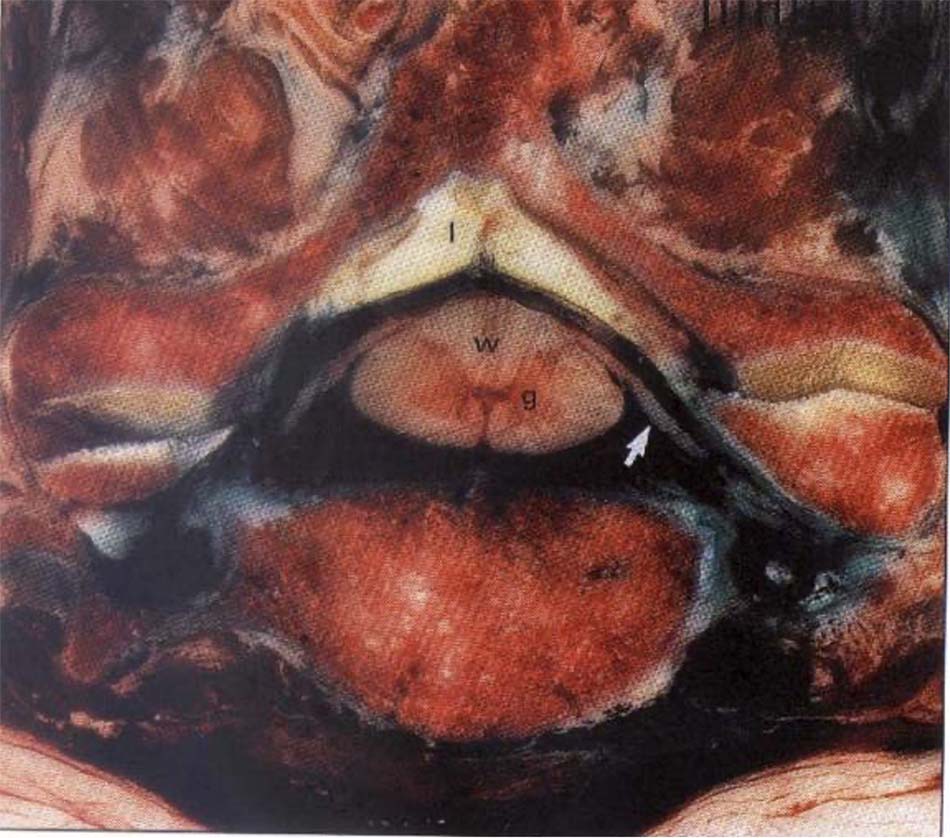
Hình 2.16. Dây chằng ngang bình thường.
Hình 2.17. Tổn thương dây chằng ngang.
Hình 2.18. Hình ảnh đụng dập tủy cổ cao trong vỡ C1.
Hình 2.19. Trật xoay C1-C2 trên Xquang.
Hình 2.20.Trật C1-C2 do viêm khớp dạng thấp trên phim Xquang động.
Hình 2.21. Trật C1-C2 do khớp giả mỏm nha di chứng sau chấn thương.
Hình 2.22. Trật C1-C2 do bệnh lý viêm khớp thoái hóa.
Hình 2.23. Trật C1-C2 do khớp giả mỏm nha sau chấn thương.
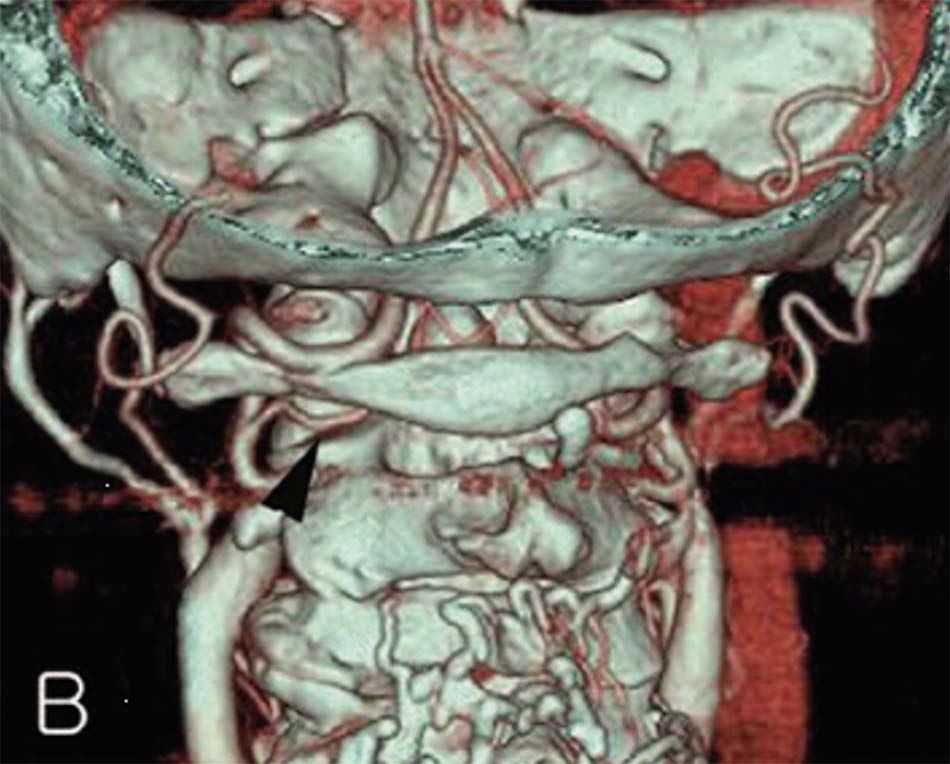
Hình 2.24. Trật xoay C1-C2 trên chụp cắt lớp vi tính và tái tạo không gian 3 chiều.
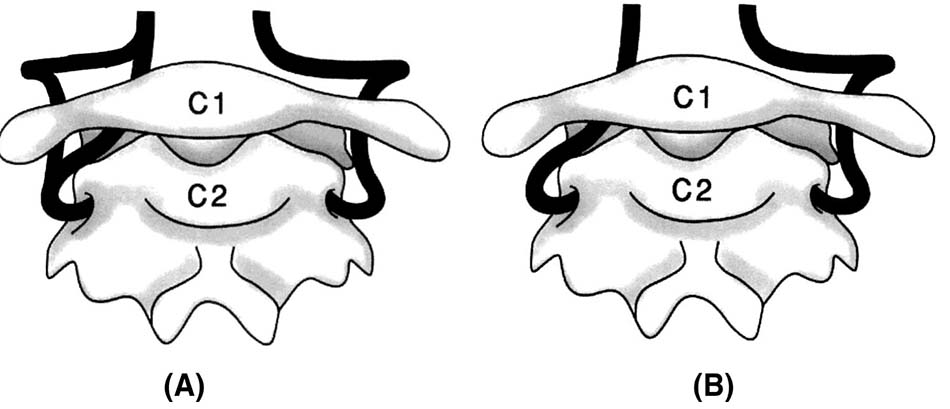
Hình 2.25. Phân loại tổn thương xoay C1 – C2.
Hình 2.26 Hình ảnh chèn ép tủy cổ C1.
Hình 2.27. Gãy mỏm nha loại 1.
Hình 2.28. Xquang thường quy gãy mỏm nha loại 2.
Hình 2.29. Hình ảnh gãy mỏm nha loại 2.
Hình 2.30. Gãy mỏm nha loại 3.
Hình 2.31. Cộng hưởng từ của gãy mỏm nha.
Hình 2.32. Hình ảnh Xquang không có mỏm nha.
Hình 2.33. Thiểu sản mỏm nha trên Xquang.
Hình 2.34. Mất vững C1-C2, khớp giả mỏm nha trên Xquang thường quy.
Hình 2.35. Khớp giả mỏm nha.
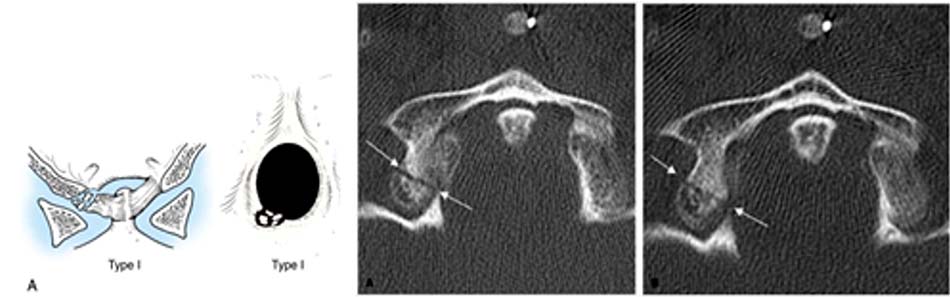
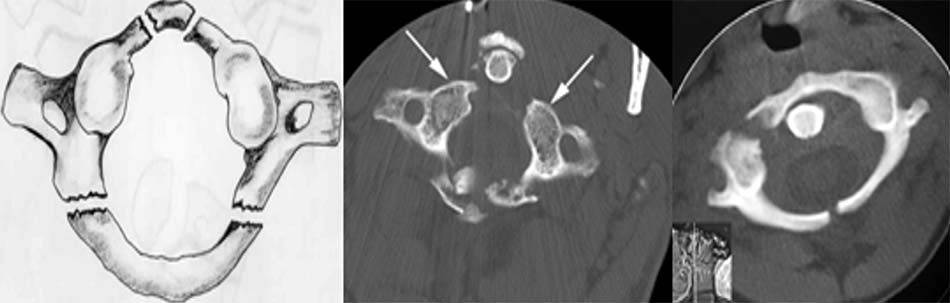
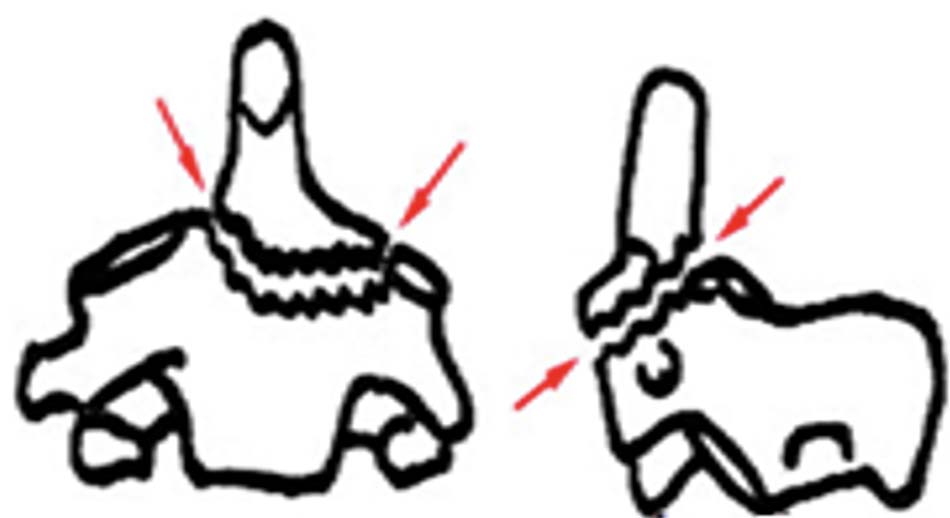
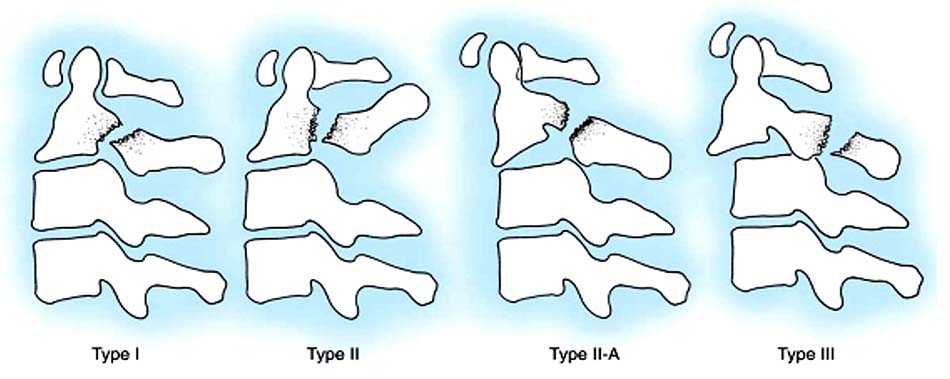
Hình 2.36. Gãy trật C2-C3 loại I.
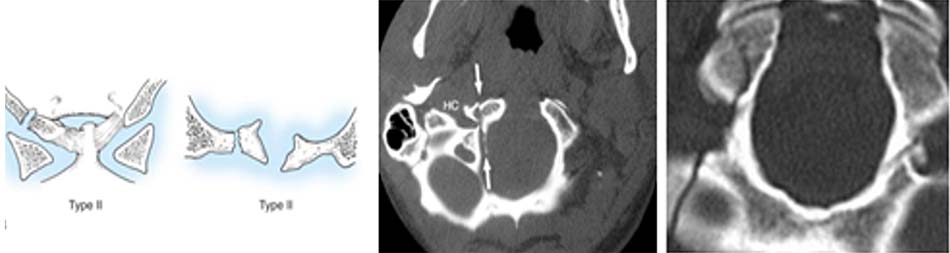
Hình 2.37. Gãy trật C2-C3 loại II.
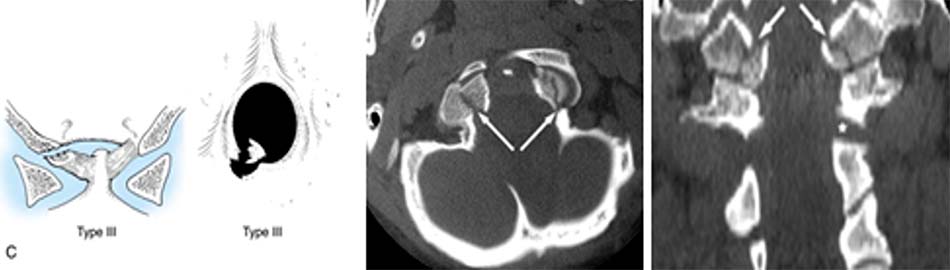
Hình 2.38. Gãy trật C2-C3 loại III.
Hình 3.1. Hệ thống kéo Halo.
Hình 3.2. Hệ thống vén Mc Garver.
Hình 3.3. Đường mổ qua miệng.
Hình 3.4. Minh họa ghép xương C1C2.
Hình 3.5. Mô tả đường mổ Mc Afee.
Hình 3.6. Hệ thống máy C.arms và tư thế bệnh nhân trong mổ.
Hình 3.7. Vít mỏm nha đường cổ trước.
Hình 3.8. Mô tả vít mỏm nha.
Hình 3.9. Vis qua khớp đường trước.
Hình 3.10. Mô tả kỹ thuật buộc vòng Mixter và Osgood.
Hình 3.11. Buộc vòng cung sau theo Gallie (mảnh xương ghép hình chữ H).
Hình 3.12. Mô tả kỹ thuật Brook và Jenkins.
Hình 3.13. Buộc vòng kiểu Sonntag.
Hình 3.14. Tư thế bệnh nhân mổ vít qua khớp đường cổ sau.
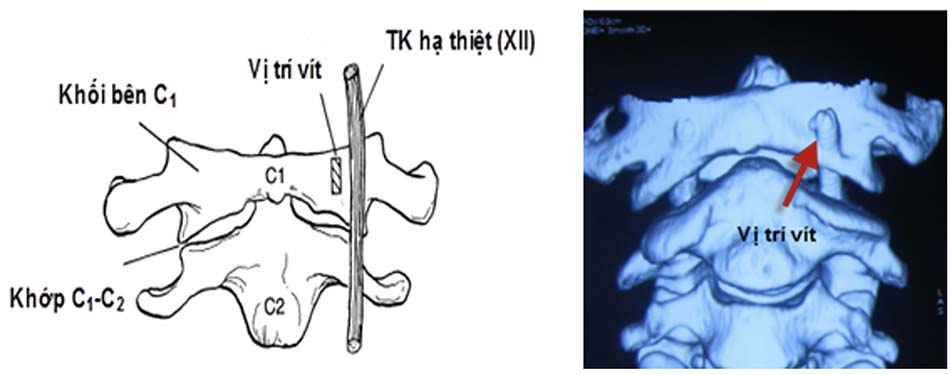
Hình 3.15. Mô tả vị trí vít qua khớp.
Hình 3.16. Mô tả kỹ thuật vít qua khớp C1 – C2 trên màn tăng sáng.
Hình 3.17. Mảnh xương ghép và kỹ thuật buộc vòng cung sau.
Hình 3.18. Mô tả điểm vào C1 và C2 theo kỹ thuật Harms.
Hình 3.19. Kỹ thuật vis C1C2 (Kỹ thuật Juergen Harms).
Hình 3.20. Bắt vít qua cung sau C2 và khối bên C1.
Hình 3.21. Mô tả kỹ thuật Locksley và Wertheim và Bo.
Hình 3.22. Cố định cổ – chẩm ứng dụng nguyên lý Luque của Ransford.
Hình 3.23. Kỹ thuật nẹp cổ chẩm.