Biên soạn bởi các bác sĩ tại khoa Chấn thương Chỉnh hình – Bệnh Viện Bạch Mai
Hoàng Gia Du, Vũ Xuân Phước, Nguyễn Đức Hoàng
TÓM TẮT
Đặt vấn đề: Gãy mỏm nha là tổn thương thường gặp trong chấn thương cột sống cổ cao. Triệu chứng lâm sàng nghèo nàn, khó phát hiện. Điều trị phẫu thuật đòi hỏi trình độ phẫu thuật viên chuyên sâu, có kinh nghiệm.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu gồm 4 bệnh nhân gãy mỏm nha type 2 trong đó 2 bệnh nhân được phẫu thuật vít trực tiếp mỏm nha, 2 bệnh nhân được phẫu thuật vít qua khớp C1C2 từ tháng 9 – 2015 đến nay. Nghiên cứu mô tả lâm sàng có can thiệp, đánh giá kết quả trên từng bệnh nhân, trước và sau điều trị.
Kết quả: Tuổi trung bình 28 ± 4,69 tuổi (24 – 33), nam giới, VAS, NDI đa phần ở mức không ảnh hưởng, biên độ vận động khớp đội trục bình thường với kỹ thuật vít mỏm nha, giảm nhẹ với kỹ thuật vít qua khớp.
Kết luận: Ứng dụng kỹ thuật vít trực tiếp mỏm nha và kỹ thuật vít qua khớp C1 – C2 điều trị gãy mỏm nha bước đầu cho kết quả tốt.
ĐẶT VẤN ĐỀ
Gãy mỏm nha là một tổn thương thường gặp trong chấn thương cột sống cổ cao, chiếm 10 – 15 % tổn thương cột sống cổ và 75% chấn thương cột sống cổ ở trẻ em. Cơ chế tổn thương do ép đứng dọc phối hợp với lực di lệch ngang [6],[7],[11],[13]. Năm 1974, Anderson và D’Alonzo mổ tả tổn thương thành 3 loại [13]. Tổn thương gãy mỏm nha loại 1 và 3 đơn thuần chỉ định điều trị bảo tồn do tỷ lệ liền xương cao. Với tổn thương gãy mỏm nha loại 2 điều trị bảo tồn tỷ lệ liền xương thấp, tỉ lệ khớp giả cao (khoảng 65%) do vùng này cấp máu kém [6]. Điều trị phẫu thuật gãy mỏm nha là kỹ thuật khó, đã có một số phương pháp như: buộc vòng cung sau C1-C2, vít qua khớp C1-C2, vít khối bên C1 và cuống C2 (kỹ thuật Harms), vít trực tiếp mỏm nha [2],[4],[8],[15]. So với các kỹ thuật khác, vít qua khớp C1-C2 và vít trực tiếp mỏm nha ít nguy cơ tổn thương thần kinh và mạch máu hơn, tuy nhiên đòi hỏi phẫu thuật viên phải nắm rất chắc về giải phẫu, kỹ thuật và có khả năng nắn chỉnh di lệch tốt trong mổ [1],[5],[9],[10].
Từ tháng 9 – 2015, khoa Chấn thương chỉnh hình và Cột sống – Bệnh viện Bạch Mai đã ứng dụng kỹ thuật vít trực tiếp mỏm nha và vít qua khớp C1 – C2 trong điều trị 4 trường hợp gãy mỏm nha loại 2. Mục đích của báo cáo nhằm mô tả về các kỹ thuật này và điểm lại y văn trên thế giới.
GIẢI PHẪU VÀ TỔN THƯƠNG GIẢI PHẪU BỆNH CỘT SỐNG CỔ CAO
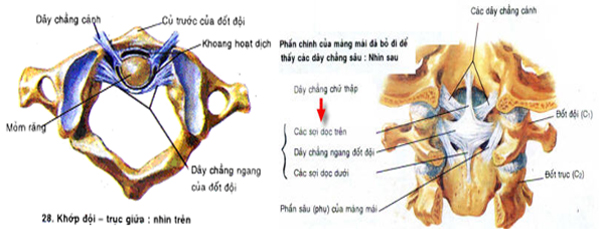
Cột sống cổ cao là vùng bản lề cổ – chẩm, bao gồm lồi cầu xương chẩm (C0) và hai đốt sống cổ trên cùng: đốt đội (C1) và đốt trục (C2), các thành phần giải phẫu này liên kết với nhau bằng hệ thống khớp và dây chằng phức tạp, rất linh hoạt về chức năng, nhưng yếu về cấu trúc giải phẫu, dễ bị tổn thương [12].
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: Gồm 4 bệnh nhân chẩn đoán gãy mỏm nha loại 2 trong đó 2 bệnh nhân được mổ vít trực tiếp mỏm nha và 2 bệnh nhân được mổ vít qua khớp C1-C2 từ tháng 9 năm 2015 đến nay.
Phương pháp nghiên cứu: Nghiên cứu mô tả lâm sàng có can thiệp, đánh giá kết quả trên từng bệnh nhân, trước và sau điều trị.
CHỈ TIÊU NGHIÊN CỨU
Lâm sàng: Phân tích các triệu chứng lâm sàng trước và sau mổ, đánh giá chức năng cột sống cổ theo NDI, tổn thương thần kinh theo thang điểm ASIA, mức độ đau theo thang điểm VAS.
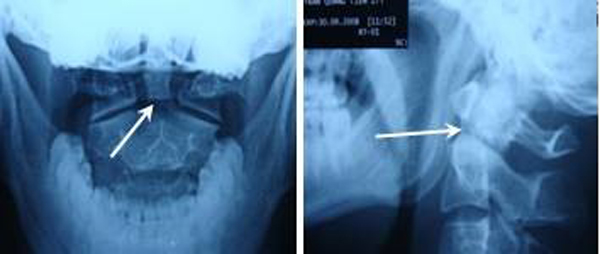
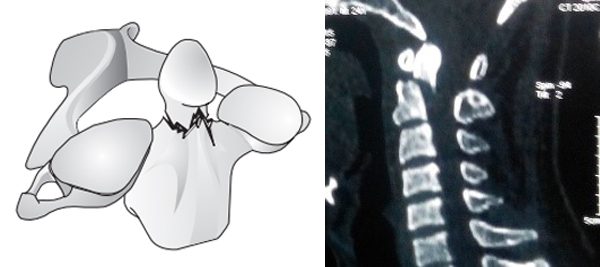
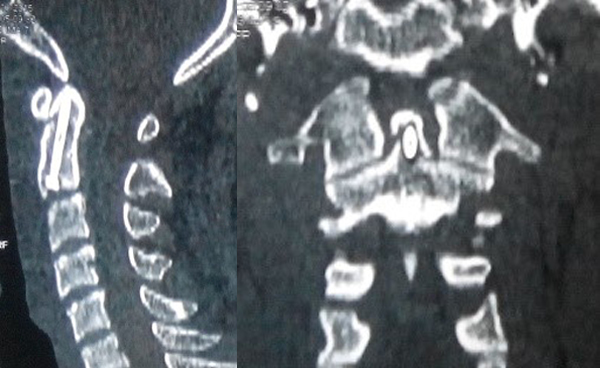
Chẩn đoán hình ảnh: Tất cả bệnh nhân được chụp X Quang quy ước (thẳng, nghiêng, há miệng) và cắt lớp vi tính 64 dãy có dựng hình đánh giá vị trí đường gãy, tình trạng khớp đội – trục bên, khoảng cách di lệch mỏm nha so với thân C2. Chụp cộng hưởng từ phát hiện tổn thương tủy và tình trạng dây chằng ngang.
Chỉ định mổ: Gãy mỏm nha loại 2 đơn thuần
Yêu cầu phương tiện: XQ trong mổ, dụng cụ phẫu thuật chuyên khoa
CÁC BƯỚC TIẾN HÀNH KỸ THUẬT
Kỹ thuật vít trực tiếp mỏm nha:
– Gây mê nội khí quản
– Tư thế cổ ưỡn vừa phải
– Rạch da đường cổ trước bên ngang mức C5, phẫu tích các lớp, đặt hệ thống vén.
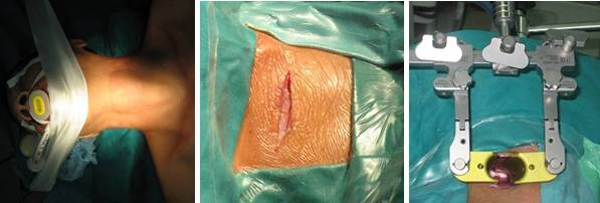
– Xác định bờ dưới của thân C2
– Khoan vào bờ dưới thân C2 dưới hướng dẫn C.arms
– Hướng đi song song với thân C2 trong giới hạn của mỏm nha hướng về bờ sau đỉnh mỏm nha theo mặt phẳng đứng dọc và theo đường giữa.
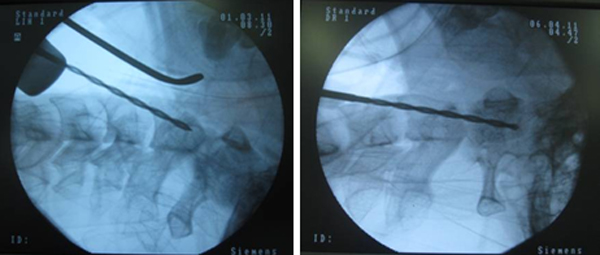
– Bắt vít rỗng nòng 3.5 mm dưới hướng dẫn của kim dẫn đường và C.arms cả 2 bình diện [3].
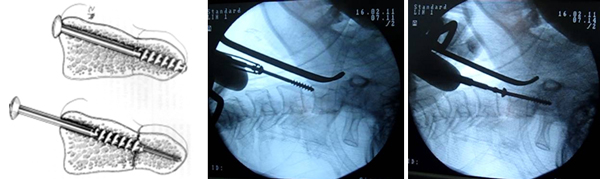
– Đóng các lớp theo giải phẫu
– Sau mổ theo dõi sát tình trạng hô hấp của bệnh nhân trong 24h đầu.
– Cố định cổ bằng Coller cứng duy trì sau 6 tuần.
– Đánh giá lâm sàng và chẩn đoán hình ảnh sau mổ
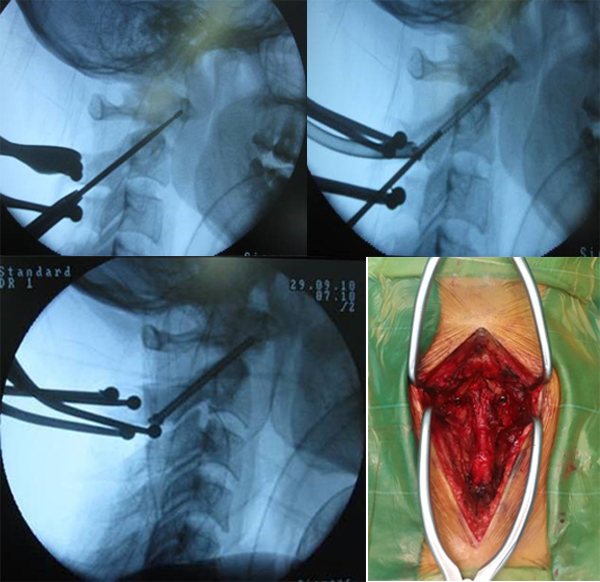
Kỹ thuật vít qua khớp:
– Gây mê nội khí quản
– Tư thế nằm sấp, đầu cố định trên một gá đỡ
– Rạch da đường cổ sau từ ngang lỗ chẩm đến gai sau C7
– Bóc tách theo các lớp bộc lộ diện khớp C2 – C3 và cung sau C1
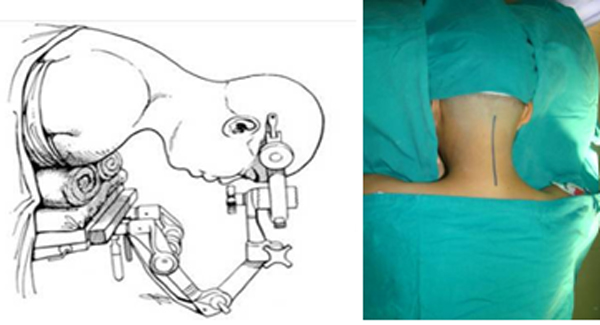
– Vị trí đặt vít qua cuống C2: Trên diện khớp C2 – C3 khoảng 2 – 3 mm và ra ngoài so với bờ trong diện khớp 2 – 3 mm
– Nắn chỉnh di lệch trên màn tăng sáng sao cho diện khớp C1 – C2 về đúng vị trí giải phẫu.
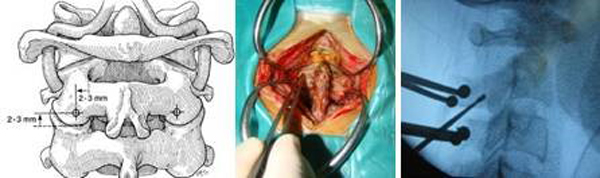
– Hướng mũi khoan mồi và vít hướng tới cung trước C1 theo chiều trước sau và tạo góc so với mặt phẳng cắt đứng dọc qua đường giữa một góc 0 – 10 độ, hướng về phía củ trước C1.
– Liên tục kiểm tra trên màn tăng sáng trong mổ đề phòng tổn thương động mạch đốt sống hoặc vào trong ống sống gây tổn thương thần kinh.
– Ghép xương liên cung sau C1 – C2
– Đóng vết mổ
– Sau mổ bệnh nhân được cố định cổ bằng nẹp hỗ trợ bên ngoài từ 4- 6 tuần
– Đánh giá lâm sàng và chẩn đoán hình ảnh sau mổ
KẾT QUẢ
Chúng tôi tiến hành phẫu thuật vít trực tiếp mỏm nha cho 2 trường hợp qua đường mổ cổ trước, phẫu thuật vít qua khớp C1-C2 cho 2 bệnh nhân qua đường mổ cổ sau.
Tuổi trung bình 28 ± 4,69 tuổi (24 – 33), tất cả bệnh nhân đều là nam giới, nhập viện vì nguyên nhân tai nạn giao thông (1 bệnh nhân) và tai nạn ngã cao (3 bệnh nhân) với cơ chế ngã cắm đầu về phía trước. Trên lâm sàng, tất cả BN không có biểu hiện tổn thương thần kinh, VAS trung bình 6 ± 0,816 điểm (5-7). Chụp X quang quy ước và chụp cắt lớp vi tính 64 dãy dựng hình có tổn thương gãy mỏm nha loại 2.
Đánh giá kết quả sau mổ 1 tháng, tất cả bệnh nhân có chỉ số giảm chức năng cột sống cổ NDI ở mức độ không ảnh hưởng, VAS cải thiện rõ trung bình 1 ± 0,816 (0-2), vận động cột sống cổ bình thường với vít trực tiếp mỏm nha, hạn chế nhẹ với vít qua khớp. Chụp X quang các tư thế, chụp cắt lớp vi tính cột sống cổ cho thấy không có di lệch vị trí đặt vít, không mất vững đội – trục.
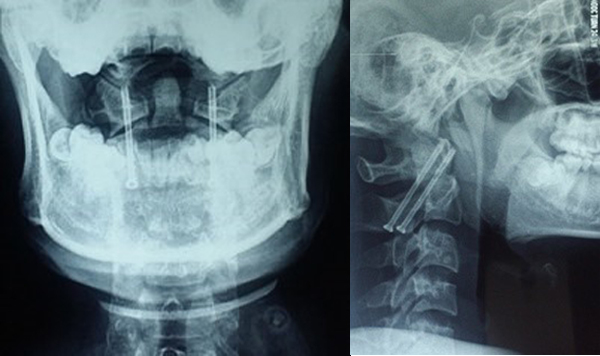
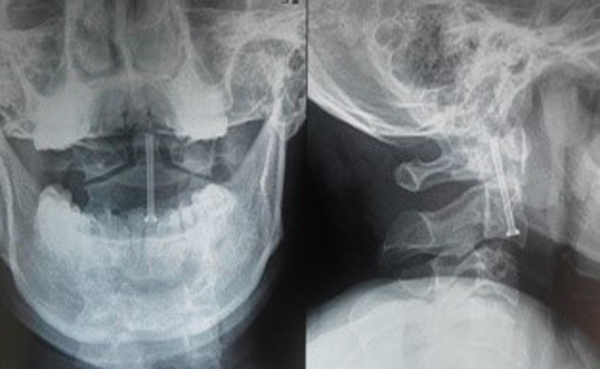
BÀN LUẬN
Gãy mỏm nha là một tổn thương thường gặp trong chấn thương cột sống cổ nói chung và chấn thương cột sống cổ cao nói riêng, chiếm tỷ lệ khoảng 10 – 15%. Gãy mỏm nha loại 2 điều trị bảo tồn cho tỷ lệ liền xương thấp, nguy cơ di lệch thứ phát gây khớp giả mỏm nha. Kỹ thuật vít trực tiếp mỏm nha và kỹ thuật vít qua khớp C1-C2 là những kỹ thuật khó đòi hỏi nắm rất rõ về giải phẫu và kỹ năng nắn chỉnh di lệch trong mổ.
Kỹ thuật vít trực tiếp mỏm nha và vít qua khớp C1-C2 điều trị gãy mỏm nha type 2 bước đầu cho kết quả hồi phục chức năng cột sống cổ tốt, giảm đau rõ, duy trì được tầm vận động cột sống cổ đặc biệt là kỹ thuật vít mỏm nha đã giữ nguyên được giải phẫu của khớp cột sống cổ cao.
Những kỹ thuật này có tỷ lệ biến chứng cao do sự phức tạp về giải phẫu và sự khó khăn trong khi tiến hành kỹ thuật. Cũng giống như các phẫu thuật vào vùng cổ cao, vít trực tiếp mỏm nha và vít qua khớp C1-C2 có thể gặp các tai biến và biến chứng như: tổn thương bó mạch cảnh, tổn thương tủy cổ, tổn thương thanh khí quản… Tuy nhiên chúng tôi chưa gặp tai biến nào. Aebi và cộng sự thông báo tỷ lệ 24% các biến chứng lớn, trong đó có không nắn chỉnh được (19%), khớp giả (12%). Theo Anderson và cs, tỷ lệ biến chứng tăng lên ở các bệnh nhân cao tuổi (> 65 tuổi) [14] [3],[10].
KẾT LUẬN
Ứng dụng kỹ thuật vít trực tiếp mỏm nha và kỹ thuật vít qua khớp C1 – C2 điều trị gãy mỏm nha type 2 bước đầu cho kết quả tốt.
TÀI LIỆU THAM KHẢO
- Bohler J (1982), “Anterior stabilization for acute fractures and nonunions of the dens”, J Bone Joint Surg Am, 64(1): tr. 18 – 27.
- Al Brooks & Eb Jenkins (1978), “Atlanto-axial arthrodesis by the wedge compression method”, J Bone Joint Surg Am, (60): tr. 279-284.
- Chang Kw, Liu Yw & Cheng Pg (1994), “One Herbert double-threaded compression screw fixation of displaced type II odontoid fractures “, J Spinal Disord, 7(1): tr. 62–69.
- Daniel S. Yanni & Noel I. Perin (2010), “Fixation of the Axis”, Neurosurgery 66:A147-A152.
- Dimitris Konstantinou. Md, Allan D.O. Levi. Md, Volker K.H. Sonntag. Md & Curtis A. Dickman Md. (1997 ), “Odontoid Screw Fixation “, Barrow Neurological Institute, Volume 13 (2).
- Anders Holtz & Richard Levi (2010), Spinal cord injury, Oxford University Press,
- T. E. Keats, M. K. Dalinka, N. Alazraki, T. H. Berquist, và cs (2000), “Cervical spine trauma. American College of Radiology. ACR Appropriateness Criteria”, Radiology, 215 Suppl: tr. 243-6.
- Magerl F & Seeman Ps (2005), “Stable posterior fusion of the atlas and axis by transarticular screw fixation. In Germán Ochoa: “Surgical management of odontoid fractures”, Injury, Int. J. Care Injured, 36, S-B54-S-B64.
- Sasaki T Nakanishi T, Tokita N, Et Al (1982), “ Internal fixation for the odontoid fracture”, Orthop Trans, (6): tr. 176.
- Germán Ochoa (2005), “Surgical management of odontoid fractures”, Injury, Int. J. Care Injured, (34): tr. S-B54-S-B64.
- Jr. Paul R. Meyer (1997), “Cervical Spine Fracture: Changing Management Concepts”, The Textbook of Spine Surgery volume 2(chapter 96): tr. 1679-1741.
- Paul E. Savas (2002), Biomechanics of the Injured Cervical Spine, in Fractures of cervical, thoracic and lumbar spine, Marcel Dekker, Inc,
- Alexander R. Vaccaro (2002), Fractures of the cervical, thoracic and lumbar spine, Marcel Dekker, Inc,
- S. Andersson, M. Rodrigues & C. Olerud (2000), “Odontoid fractures: high complication rate associated with anterior screw fixation in the elderly”, Eur Spine J, 9(1): tr. 56-9.
- C. A. Dickman & V. K. Sonntag (1998), “Posterior C1-C2 transarticular screw fixation for atlantoaxial arthrodesis”, Neurosurgery, 43(2): tr. 275-80; discussion 280-1.