Được biên soạn bởi bác sĩ Lê Đăng Tân
TỔNG QUAN
Tạo hình thân đốt sống qua da ngày càng được áp dụng rộng rãi là một kỹ thuật can thiệp tối thiểu, an toàn để điều trị đau do xẹp đốt sống điều trị bằng thuốc không hiệu quả.
Xẹp thân đốt sống (VF) dẫn đến vùng lưng đau nhiều và hạn chế vận động. Nhiều bệnh nhân có thể tăng tỉ lệ bệnh tật và giảm chất lượng cuộc sống sau khi bị đau lưng, bất động kéo dài, gù cột sống, bệnh về phổi, giảm hoặc mấy khả năng tự chăm sóc bản thân. Những bệnh nhân bị VF có nguy cơ cao bị đau lưng mạn tính cũng như tăng tỷ lệ tử vong.
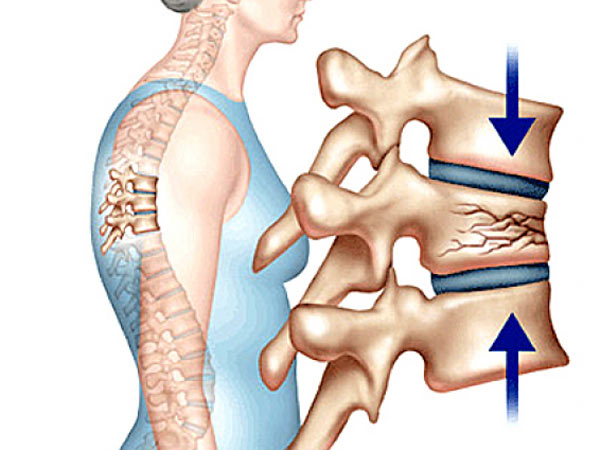
Nguyên nhân phổ biến nhất của VF là loãng xương. Các nguyên nhân khác có thể gặp gồm ung thư nguyên phát hoặc di căn, chấn thương, u máu, hoại tử vô khuẩn đốt sống. Hơn 700,000 bệnh nhân loãng xương có liên quan vưới VF được chẩn đoán mỗi năm ở Mỹ, dẫn đến khoảng 115,000 bệnh nhân phải nhập viện hàng năm. Trên toàn thế giới có khoảng 1,4 triệu người ảnh hưởng bởi VF hàng năm; nguy cơ bị VF cả cuộc đời ở nữ là 16% và ở nam là 5%.
Điều trị tiêu chuẩn trong đau do VF bao gồm: điều trị bảo tồn: sử dụng thuốc giảm đau, nghỉ ngơi tại giường, đeo áo nẹp cố định ngoài. Triệu chứng có thể cải thiện sau 4-6 tuần; khoảng 2/3 bệnh nhân sẽ đáp ứng với điều trị bảo tồn đơn thuần. Tuy nhiên khoảng 1/3 bệnh nhân không đáp ứng sẽ được xem xét điều trị can thiệp.
Tạo hình thân đốt sống (VP- Vertebroplasty), mô tả đầu tiên bởi Galibert và cộng sự năm 1987, sau đó đã được áp dụng rộng rãi để điều trị VF điều trị bảo tồn thất bại. VP là một kỹ thuật can thiệp xâm lấn tối thiểu bao gồm bơm cement sinh học vào thân đốt sống vỡ để giảm đau và làm vững đốt sống vỡ. Cement được sử dụng rộng rãi nhất là polymethyl methacrylate (PMMA). Kyphoplasty tương tự VP về quy trình, phương pháp này sử dụng một quả bóng bơm vào thân đốt sống trước giúp giảm gãy vỡ và tạo một khoảng trống trong thân đốt sống cho phép cement bơm vào thân đốt sống vỡ an toàn hơn.
CHỈ ĐỊNH VÀ CHỐNG CHỈ ĐỊNH
Chỉ định:
- phổ biến nhất là đau lưng cấp và bán cấp ở bệnh nhân VF thất bại sau 4-6 tuần điều trị thuốc giảm đau ( mức độ đau giảm ít hoặc không giảm với thuốc giảm đau hoặc giảm đau không tương xứng ở người bị dị ứng hoặc có tác dụng phụ với thuốc giảm đau như buồn nôn, táo bòn…)
- Nguyên nhân phổ biến nhất của VF là loãng xương. Một số nguyên nhân khác có thể gặp là bệnh lý di căn, đa u tủy xương, đau do u mạch máu xâm lấn.
- Chỉ định ít gặp hơn như điều trị đau do hoại tử vô khuẩn xương đốt sống (bệnh Kummel), bệnh Paget, U tế bào Langerhans, xương thủy tinh, khớp giả cột sống, khí giữa các đốt sống, Schmorl nodes, có thể bơm cement trước khi phẫu thuật cố định cột sống.
Chống chỉ định:
- Chống chỉ định tuyệt đối: VF không có triệu chứng, VF cải thiện triệu chứng khi điều trị bảo tồn. không dùng để chỉ định điều trị dự phòng xẹp đốt sống ở BN loãng xương; BN bị rối loạn đông máu, nhiễm trùng tại chỗ hoặc toàn thân đang hoạt động; dị ứng với cement.
- Chống chỉ định tương đối: vỡ tường sau của thân đốt sống, u xâm lấn vào ống sống; xẹp nặng thân đốt sống (xẹp >2/3 chiều cao thân đốt sống)
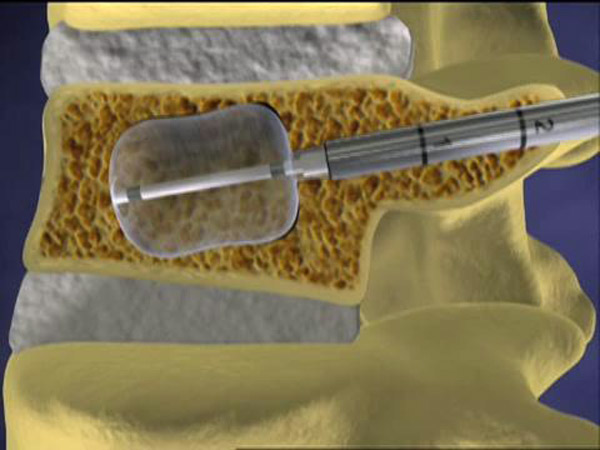
Tạo hình thân đốt sống có bóng
ĐÁNH GIÁ BỆNH NHÂN VÀ LÊN KẾ HOẠCH
Khai thác tiền sử và bệnh sử bệnh. VF xảy ra sau một chấn thương nhỏ hoặc không có chấn thương thường (không phải luôn luôn) liên qua với một cơn đau lưng nặng và cấp tính. Đau liên quan với VF thường ở mức trung bình, tại chỗ tương ứng với vị trí đốt sống tổn thương và đặc biệt không đau kiểu rễ. Đau có thể lan ra hai bên lan lên trước bụng như kiểu đai lưng. Đau thường nặng hơn khi ngồi, đứng, mang vật nặng hoặc di chuyển. Bệnh nhân có thể không làm được các công việc hàng ngày. Trong trường hợp nặng, bệnh nhân có thể phải nhập viện để điều trị, có thể phải sử dụng thuốc giảm đau tĩnh mạch. VF có chèn ép tủy có thể gây rối loạn cơ tròn, đại tiểu tiện không tự chủ.
Khám: đau tăng lên khi gõ vào gai sau của đốt sống xẹp hoặc các đốt sống liền kề. Tuy nhiên không đau không liên quan đến tiên lượng của bệnh. BN có thể bị gù khi xẹp, biến dạng nhiều đốt sống cùng lúc. Các triệu chứng hiếm khi gặp như: tê bì, kiến bò, ngứa, yếu… gợi ý có thể có chèn ép thần kinh kèm theo.
Các xét nghiệm máu cần làm trước mổ như tiểu cầu, chức năng đông máu. Số lượng tiểu cầu < 50,000/dL và INR>1,8 là chống chỉ định của phẫu thuật. Có thể phẫu thuật ở những bệnh nhân đang dùng giảm đau NSAID hoặc Aspirin; tuy nhiên nếu có thể nên dừng các thuốc chống đông, clopidogrel. Khám thần kinh trước mổ nên được thực hiện và ghi chép. Tất cả các hình ảnh để chẩn đoán cần phải được đưa ra và các nguyên nhân khác của đau lưng cần phải được loại trừ như đau có nguồn gốc từ thoái hóa đĩa đệm, đau do diện khớp, hẹp ống sống, nhiềm khuẩn… Đánh giá mức độ loãng xương, mật độ xương và đưa ra các phương pháp điều trị thích hợp. Theo kinh nghiệm của tác giả cần có sự phối hợp giữa bác sĩ điều trị ban đầum bác sĩ chẩn đoán hình ảnh để đưa ra một kế hoach điêu trị loãng xương cho bệnh nhân. Thêm vào đó một điêu nên được ghi nhớ là vật lý trị liệu thường rất quan trọng trong cải thiện triệu chứng của VF.
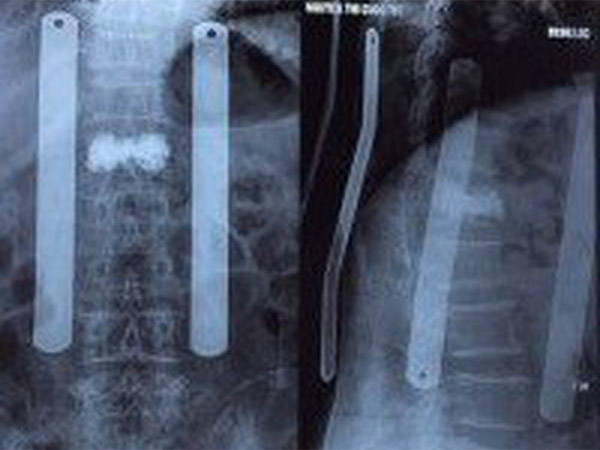
CHẨN ĐOÁN HÌNH ẢNH
Chẩn đoán hình ảnh là quyết định để đánh giá VF. Xquang cột sống ngực thắt lưng thẳng nghiêng thường quy thường được sử dụng nhất để đánh giá ban đầu VF. Tuy nhiên chỉ xquang thường không đánh giá được hết mức độ và tổn thương. MRI thường được chỉ định, nó có thể xác định được chính xác xẹp đốt sống cấp và bán cấp tính, đánh giá hình thái của VF, và phát hiện được một số bệnh kèm theo có thể là chống chỉ định của VP. Thêm vào đó, những đốt sống VF kín đáo khó phát hiện trên Xquang có thể được phát hiện dưới MRI giúp tránh bỏ sót tổn thương. Hình ảnh đốt tổn thương trên MRI do sự phù tủy xương cấp tính, bán cấp tính hoăc VF không được chữa lành, có hình ảnh giảm tín hiệu trên thì T1, tăng tín hiệu trên thì T2 và STIR.
Với bệnh nhân không thể chụp MRI, xạ hình xương có thể được chỉ định để phát hiện đốt sống xẹp cấp tính. CT cũng có thể được chỉ định để xác định VF, hơn thế nữa CT còn dùng để đánh giá tường sau của đốt sống và đánh giá các mảnh xương vỡ.
KỸ THUẬT
VP được thực hiện tốt nhất nếu sử dụng đèn soi huỳnh quang chất lượng cao để chọc kim và bơm cement vào thân nên được thực hiện dưới đèn soi huỳnh quang liên tục. Mặc dù không lý tưởng, Carm di động có thể được sử dụng để VP. Đèn soi huỳnh quang 2 mặt nếu có thể có thể làm giảm thời giam của phẫu thuật. Trong một vài kỹ thuật và các trường hợp thay đổi có thể phối hợp CT huỳnh quang hoặc huỳnh quang thường quy có thể cần thiết.
Trước khi phẫu thuật cần có che chắn phóng xạ cẩn thận. Sử dụng kháng sinh tiêm với bệnh nhân suy giảm miễn dịch. Mặc dù chưa có đồng thuận nào về việc sử dụng kháng sinh tĩnh mạch thường quy với các bệnh nhân không suy giảm miễn dịch. Các phẫu thuật viên vẫn thường sử dụng kháng sinh dự phòng trước mổ với các bệnh nhân của họ. Theo kinh nghiệm của tác giả có thể sử dụng 1g cefazolin 1h trước phẫu thuật, ở bệnh nhân dị ứng với penicillin hoặc cefazolin có thể dùng 500mg vancomycin.
Tư thế bệnh nhân nằm sấp. Các miếng độn ở ngực và mào chậu có thể được sử dụng để cho bệnh nhân thoải mái và giảm độ cong của cột sống. Gây tê tại chỗ vào da, dưới da, ngoài màng xương bằng lidocain có thể sử dụng kim dài như kim chọc tủy sống. Có máy theo dõi mạch, huyết áp điện tim, SPO2 trong suốt quá trình phẫu thuật. Theo kinh nghiệm của các tác giả có thể sử dụng an thần tĩnh mạch và fentanyl trong phẫu thuật.
Ở đốt sống ngực và thắt lưng, VP thực hiện kinh điển bằng đường vào qua cuống hoặc cạnh cuống. Theo kinh nghiệm của tác giả cả 1 bên hoặc 2 bên qua cuống đều có thể được sử dụng. Kỹ thuật bơm 1 bên có thể giảm thời gian phẫu thuật, giảm sang chấn đến cơ và phần mềm cạnh sống nhưng cần có góc chếch lớn hơn và có thể bị che khuất bởi cuống sống.